Deprese u pacientů s kardiologickým onemocněním
Depression in patients with cardiovascular disease
The author describes the association between depression and cardiovascular disease. He emphasizes the direct link between these two groups of disorders (not only from the psychological point of view but also with respect to their biological basis). He describes suitable antidepressant therapy for cardiovascular patients. Correct antidepressants should be save and efficacious in acute therapy as well as in long‑term treatment. SSRI antidepressants are still the first step in depression therapy of these risk cardiovascular patients today.
Key words:
depression – antidepressants – SSRI – cardiovascular disease
Autoři:
V. Pidrman
Působiště autorů:
Privátní psychiatr, Galenus, Hradec Králové
Vyšlo v časopise:
Kardiol Rev Int Med 2010, 12(1): 15-18
Souhrn
Autor popisuje vztah deprese a kardiovaskulárního onemocnění, ukazuje na přímou souvislost těchto dvou onemocnění, a to jak ve sféře psychické, tak i biologické. Věnuje se léčbě deprese u nemocných s kardiovaskulárním onemocněním. V této souvislosti zdůrazňuje nezbytnost správné volby antidepresiva. To by mělo být bezpečné a dostatečně účinné, a to s ohledem jak na akutní léčbu, tak i z hlediska dlouhodobé terapie. Antidepresiva SSRI zůstávají i dnes prvním krokem v léčbě deprese u nemocných s kardiovaskulárním onemocněním.
Klíčová slova:
deprese – antidepresiva – SSRI – kardiovaskulární onemocnění
Úvod
Celoživotní prevalence deprese se odhaduje do 16 %, vyšší je u žen, riziko rekurence je nejméně 50 %. Deprese omezuje nemocného nejen primárně – svými vlastními příznaky a z nich vyplývajícími komplikacemi, ale i sekundárně – např. abúzem drog a alkoholu, úrazy (za nimiž stojí ztráta koncentrace a pozornosti) a také tělesnými nemocemi [1 – 3]. Ty jsou buď kvůli depresi zastřeny (nepoznány), a proto neléčeny, nebo jsou biologicky s depresí spřaženy, jako je například kardiovaskulární onemocnění. V rozvinutých zemích západního světa je ročně postiženo infarktem myokardu (IM) 0,5 – 0,8 % populace. Ve věku mezi 45 a 65 lety je 40 % úmrtní mužů a 10 % úmrtí žen způsobeno IM. Ischemickou chorobu srdeční (ICHS) trpí v těchto zemích 2 – 3 % populace, hypertenze (rizikový faktor pro IM i ICHS) je třetí až čtvrtou nejčastější chronickou chorobou [4 – 8].
K dokreslení uvedených nálezů uvádíme ještě ukazatel DALY (Disability Adjusted Life Years), což je vyhodnocení roků života ztracených předčasnou mortalitou a zvýšenou morbiditou, zaujímá ve vyspělých zemích ICHS první místo, unipolární deprese druhé a cerebrovaskulární onemocnění třetí místo [1,8]. Problematiku deprese a kardiovaskulárního onemocnění probereme ve dvou krocích:
- vztah deprese a kardiovaskulárního onemocnění
- léčba deprese u kardiologických nemocných
Vztah deprese a kardiovaskulárního onemocnění
Vzájemná kombinace deprese a kardiovaskulárního onemocnění je závažný fenomén, který velmi často komplikuje průběh jak tělesného onemocnění, tak afektivní poruchy [9 – 10].
Tyto komplikace shrnujeme stručně ve třech bodech:
- u depresivních nemocných se vyskytuje kardiovaskulární onemocnění a náhlá smrt srdeční častěji, než je tomu u nedepresivních jedinců,
- depresivní nemocní mají v období po IM vyšší riziko kardiálních komplikací než ti, kteří depresí netrpí,
- uvedené nálezy jsou vysvětlitelné jak psychickými (psychologickými faktory), tak i přímými biologickými změnami, které tvoří spojnici mezi depresí a onemocněním srdečním.
Tab. 1. dokumentuje významný vztah deprese a kardiovaskulárního onemocnění u vybraných diagnostických jednotek. Velmi zajímavý je také pohled na dynamiku onemocnění. Pokud jde o IM, pak platí, že jeden rok před IM prožívá depresi 8 % nemocných, bezprostředně po IM 16 %, po půlroce 25 % nemocných. Do šesti měsíců po prodělání náhlé cévní mozkové příhody nalézáme depresi u 15 % jedinců, do jednoho roku u dokonce 45 %. Ještě po třech letech trpí depresí přes 20 % těchto pacientů [9 – 12].

Kardiovaskulární onemocnění je bezesporu významnou psychologickou zátěží pacienta. Často znamená alespoň dočasný radikální zásah do prakticky všech pracovních, sociálních, ale i rodinných rolí a funkcí [1,13 – 14]. Nemocný je nucen omezit či dokonce zcela ukončit některé návyky nebo koníčky. V čase se musí adaptovat na novou (změněnou) kvalitu života (tab. 2). Navíc bývá zatížen farmaky podávanými internistou, která nemusejí být vždy zcela inertní vůči CNS [10,15]. Z těchto důvodů jsou psychologické aspekty vzájemného provázání onemocnění srdečního a deprese relativně dobře uchopitelné, a proto i pochopitelné. Do jisté míry překvapující jsou zjištění, která dokumentují přímý biochemický vztah těchto dvou nemocí. Jde například o narušení osy hypotalamus‑hypofýza‑nadledvinky, kterým se vyznačují alespoň některé formy deprese. Výsledná zvýšená nabídka kortizolu negativně ovlivňuje kardiovaskulární systém. Dalším faktorem jsou změny na obratu a nabídce serotoninu a noradrenalinu. Narušení serotoninové homeostázy u depresivních nemocných například usnadňuje vznik trombů. Vlivem stresu dochází ke změnám v imunitním systému se všemi negativními důsledky [10 – 12]. Základní biologické souvislosti popisuje tab. 2.

Z uvedeného vyplývá, že bychom při výskytu jednoho či druhého onemocnění měli vždy alespoň screeningově pátrat po možné přítomnosti nemoci druhé. To se týká psychiatrů, internistů, ale koneckonců odborníků všech oborů.
Léčba deprese u kardiálně nemocných
Léčba deprese u kardiálních nemocí sestává ze dvou kroků, a to psychoterapie a farmakoterapie. Pokud jde o psychoterapii, zde přichází v úvahu kognitivně‑behaviorální terapie, krátká dynamická psychoterapie a rogersovská psychoterapie. Svou formou se specificky neliší od psychoterapie u jiných skupin nemocných, je jen třeba více se zaměřit na práci s překonáním pocitu ohrožení života a zároveň nastavení nové životní kvality.
Farmakoterapie takto nemocných má několik specifik. Víme, že různé skupiny antidepresiv mají odlišný vliv a průběh srdeční akce, tato vlastnost bude zvýrazněna a musí být zohledněna speciálně u rizikových kardiálních nemocných [11,14,16 – 19]. Možná úskalí farmakoterapie u rizikových nemocných shrnuje tab. 3. U kardiálně nemocných můžeme očekávat nejen atypickou terapeutickou odpověď, ale hlavně častější a kvalitou odlišné vedlejší účinky. To vyplývá z celé řady možných interakcí, z nichž za nejdůležitější lze považovat interakce mezi léky navzájem, mezi léky a tělesnou/ duševní nemocí (tab. 4). Lékové interakce, pokud nastanou, mohou být překvapivé, protože půjde často o interakce léků mezioborových, o jejichž vlastnostech není lékař vždy podrobně informován.
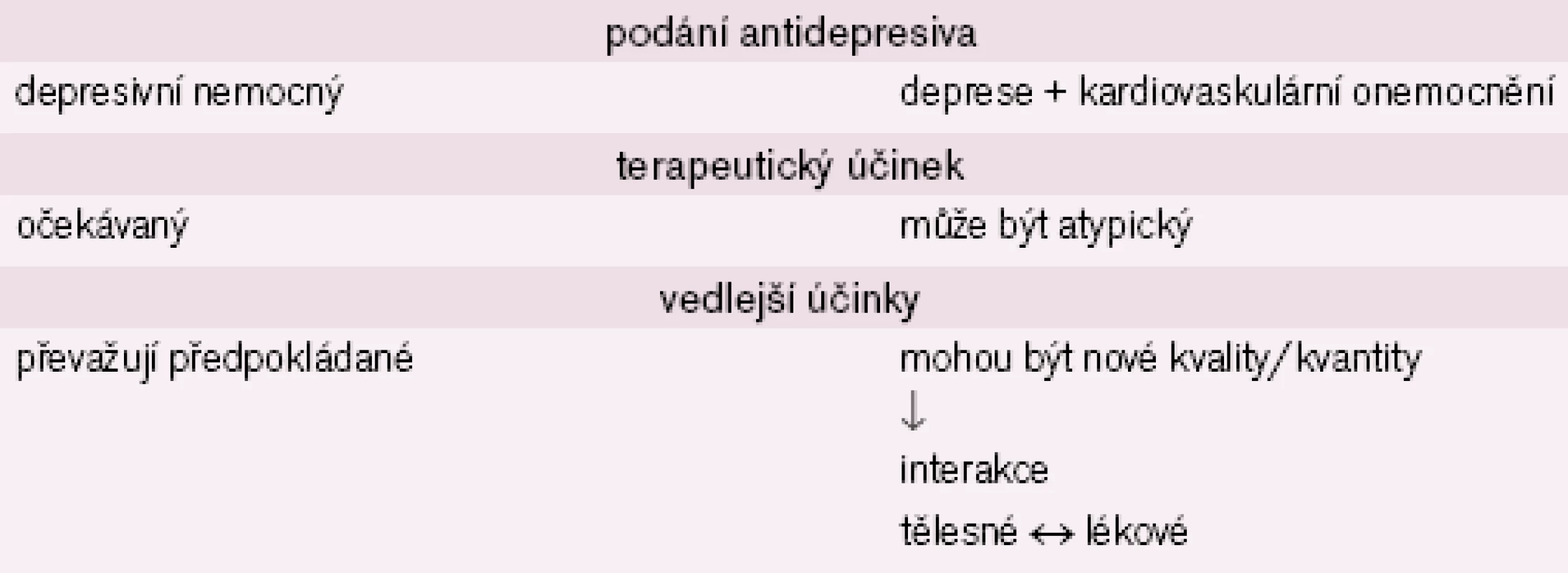
tab:4#
U kardiovaskulárně nemocných jsou tricyklická a tetracyklická antidepresiva vysoce riziková, a proto prakticky kontraindikována, a to i v dávkách nižších, než jsou terapeutické antidepresivní (nezapomínejme například na časté podání prothiadenu jako sedativa/ hypnotika). Tab. 5 zdůrazňuje nejzávažnější možné kardiální nežádoucí účinky této skupiny antidepresiv.

Vedlejší účinky antidepresiv na kardiovaskulární systém jsou dány především jejich receptorovou a mediátorovou bohatostí, resp. působením na systémy nežádoucí [20 – 21]. Tab. 6 ukazuje v přehledu nejčastější účinky antidepresiv na úrovni mediátorů a receptorů. Tab. 7 pak vysvětluje nejdůležitější problémy vznikající při ovlivnění dalších receptorových systémů [14 – 15,22 – 23].

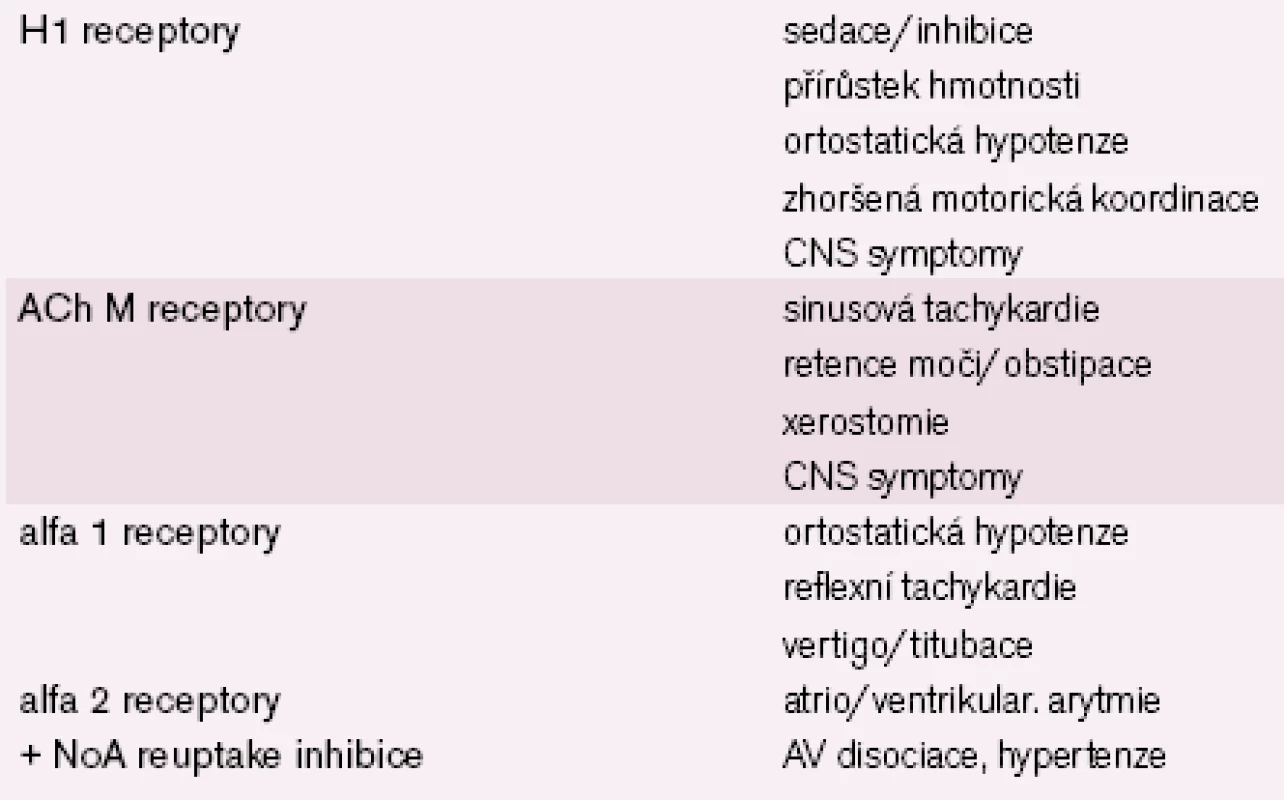
Při terapii deprese u rizikových kardiovaskulárních nemocných bychom proto měli volit receptorově čistá (receptorově chudá) antidepresiva. U nich je nízké riziko vzniku nežádoucích účinků, pokud tyto vzniknou, vyskytují se v rámci jednoho systému, a proto jsou snáze předpokládatelné a detekovatelné. Léky první volby jsou proto antidepresiva SSRI, což je doloženo nejen teoretickými předpoklady, ale i praxí. Prokazuje to i studie SADHART [9]. Ta byla provedena za randomizovaných dvojitě slepých placebem kontrolovaných podmínek u nemocných s depresí při kardiovaskulárním onemocnění. Cílem studie bylo zhodnotit účinnost a bezpečnost antidepresivní léčby u těchto nemocných. Byl srovnáván účinek antidepresiva sertralinu proti placebu, a to u 368 nemocných, kteří byli hospitalizováni pro akutní koronární syndrom (acute coronary syndrome – ACS). Do sledování byli zařazeni nemocní do 30 dnů po proběhlém ACS, byli randomizováni a sledováni 24 týdnů. Dávky sertralinu se pohybovaly v rozmezí 50 – 200 mg denně v závislosti na klinické odpovědi. Kardiovaskulární bezpečnost léku byla měřena hodnocením ejekční frakce, 24hodinovým monitorováním, analýzou intervalů EKG v den před podáním sertralinu/ placeba a v 16. týdnu studie. Hodnocen byl rovněž celkový klinický stav. Z hlediska psychiatrického kromě vlastního vyšetření byly užity škály HAMD, Beckova škála a CGI. V této studii nebyl nalezen rozdíl mezi sertralinem a placebem v ovlivnění srdeční činnosti: sertralin a placebo se nelišily svým vlivem na ejekční frakci, ve výskytu arytmií či ve změnách EKG intervalu. Sertralin na rozdíl od placeba potlačil nejen depresi, ale korigoval i úzkost. Nevyskytly se závažné vedlejší nežádoucí účinky. V této indikaci bylo prokázáno nejen antidepresivní, ale i anxiolytické působení sertralinu, což je v případě akutních, ale i chronických kardiálních onemocnění obzvlášť prospěšné.
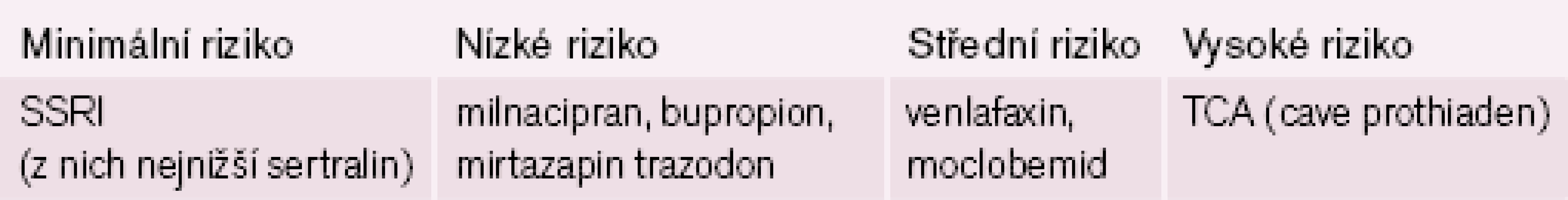
Jistou rizikovost uvnitř skupiny SSRI můžeme spatřovat v možných interakcích vyplývajících z jejich farmakokinetiky [10,15,24 – 25], které orientačně ve stručnosti shrnuje tab. 8.

Antidepresiva SNRI (zejména venlafaxin, nikoliv milnacipran) mají jisté riziko zvýšení krevního tlaku. To je zcela nepochybně větší u venlafaxinu ve vyšších dávkách, což nejspíše vyplývá z méně vyvážené inhibice reuptake serotoninu a noradrenalinu, než je tomu u milnacipranu [10,15,24]. Antidepresivum skupiny NDRI bupropion SR neovlivňuje akci srdeční ani vedení vzruchu, jen může mírně zvýšit systolický tlak [9 – 10,17]. Za bezpečné lze považovat i antidepresivum skupiny NaSSA mirtazapin [10,15]. Schématicky vhodnost podání různých antidepresiv u kardiaků předkládá tab. 9.
Závěrečná tabulka (tab. 10) vychází z konsenzu expertů z roku 2001 (Alexopoulos et al [16]) o doporučených postupech léčby deprese u nemocných vyššího věku v některých rizikových případech. Uvádíme doporučené kroky podání antidepresiv u kardiovaskulárních onemocnění, poruchách vedení srdečního, hypertenzi a hypotenzi.

Závěr
Deprese se vyskytuje ve vysoké míře u nemocných trpících kardiovaskulárními poruchami. Přítomnost deprese zvyšuje riziko vzniku a rozvoje kardiovaskulárního onemocnění, tento fakt platí i naopak. SSRI jsou antidepresiva vhodná pro kardiovaskulární nemocné nejen pro svoji bezpečnost, ale i s ohledem na cílené ovlivnění serotoninového metabolizmu, které má přímý vliv na korekci morfologických patologických procesů u kardiovaskulárního onemocnění. Za kontrolovaných podmínek byla ověřena nejen antidepresivní a anxiolytická účinnost antidepresiva skupiny SSRI – sertralinu u akutních kardiovaskulárních nemocných, ale prokázána byla i jeho bezpečnost s ohledem na srdeční činnost.
doc. MUDr. Vladimír Pidrman
Privátní psychiatr, Galenus, Hradec Králové
v.pidrman@seznam.cz
Zdroje
1. Gottfried CG, Karlsson I. Depression in later life. Oxford: OCC 1997.
2. Spar EJ, La Rue A. Concise guide to geriatric psychiatry. Washington: American Psychiatric Publishing 2002.
3. Thorpe L, Whitney DK, Kutcher SP et al. CANMAT Depression Work Group. Clinical Guidelines for the treatment of depressive disorders. VI. Special populations. Canadian Journal of Psychiatry 2001; 46 : 63S – 76S.
4. Braunwald E. Harisson’s principles of internal medicine. New York: McGraw ‑ Hill Book Company 1998.
5. McIntyre JS, Charles SC, Anzia DJ et al. American Psychiatric Association Steering Committee on Practice Guidelines. American Psychiatric Association: Practice Guidelines for the Treatment of Psychiatric Disorders. Compendium 2006. Arlington: American Psychiatric Association 2006.
6. Goodyer JM. Unipolar depression. New York: Oxford University Press 2003.
7. Malhi GS, Bridges PK. Management of depression. London: Marin Dunitz 1998.
8. Murray CJL, Lopez AD (eds). The global burden of disease. Cambridge: Harvard University Press 1996.
9. Glassman AH, O’Connor CM, Califf RM et al. Sertraline treatment of major depression in patients with acute IM or unstable angina. JAMA 2002; 288 : 701 – 709.
10. Pidrman V. Deprese a kardiovaskulární onemocnění. 3. vyd. Maxdorf 2004.
11. Bouček J, Pidrman V. Psychofarmaka v medicíně. Praha: Grada Publishing 2005.
12. Henn F, Sartorius N, Helmchen H et al. Contemporary psychiatry. Berlin: Springer 2001.
13. Preskorn SH. Outpatient management of depression. Caddo: Professional Communication 1999.
14. Reuben BD, Herr KA, Pacala JT et al. Geriatrics at your fingertips. Malden: Blackwell Publishing 2003.
15. Stahl MS. Essential psychopharmacology. Neurocsietntific basis and practical applications. Cambridge: Cambridge University Press 2002.
16. Alexopoulos GS, Katz IR, Reynolds CF et al. Pharmacotherapy of depressive disorders in older patients. New York: Comprehensive NeuroScience 2001.
17. Bazire S. Psychotropic drug directory 2002. Jesses Farm: Mark Alen Publishing 2006.
18. Cozza KL, Armstrong SC. The cytochrome P450 system. Drug interaction principles for medical practice. Washington, DC: American Psychiatric Publishing 2001.
19. Jacobson SA, Preis RW, Greenblatt DJ. Handbook of geriatric psychopharmacology. Washington, DC: American Psychiatric Publishing 2002.
20. Flint AJ, Rifat SL. Maintenance tretment for recurrent depression in late life: a four year outcome study. Am J Geriatr Psychiatry 2000; 8 : 112 – 116.
21. Roose SP, Spatz BS. Treating depression in patients with ischemic heart disease. Drug safety 1999; 20 : 459 – 465.
22. Sauer WH, Berlin JA, Kimmel SE. Selective serotonin reuptake inhibitors and myocardial infarction. Circulation 2001; 104 : 1894 – 1898.
23. Shiloh R, Nutt D, Weizman A. Atlas of psychotropic pharmacotherapy. London: Martin Dunitz 2000.
24. Schaltberg AF, Cole JO, DeBatista C. Manual of clinical psychopharmacology. Washington, DC: American Psychiatric Publishing 2003.
25. Solai LK, Mulsant BH, Pollock BG. Selective serotonin reuptake inhibitors for late‑life depression: a comparative review. Drug Aging 2001; 18 : 355 – 368.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie KardiologieČlánek vyšel v časopise
Kardiologická revue – Interní medicína

2010 Číslo 1
-
Všechny články tohoto čísla
- Reziduální vaskulární riziko a celosvětová aktvita R3I (Residual Risk Reduction Initiative)
- Deprese u pacientů s kardiologickým onemocněním
- Studie CORD – analýza nemocných starších 80 let a nemocných s izolovanou systolickou hypertenzí
- Carvedilol v léčbě kardiovaskulárních onemocnění
- Ivabradin v léčbě ischemické choroby srdeční – výsledky klinické studie BEAUTIFUL
- Noví hráči na šachovnici protidestičkové léčby – co můžeme očekávat?
- Tenektepláza v současné klinické praxi
- Neléčíme příliš?
- Jsou rozdíly v účinku inhibitorů ACE klinicky významné? Co říkají výsledky studií ONTARIO
- Heart Failure 2009 – NICE
- Galerie autorů
- Možnosti léčebného ovlivnění tepenné tuhosti
- Kardiologická revue – Interní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Carvedilol v léčbě kardiovaskulárních onemocnění
- Deprese u pacientů s kardiologickým onemocněním
- Tenektepláza v současné klinické praxi
- Jsou rozdíly v účinku inhibitorů ACE klinicky významné? Co říkají výsledky studií ONTARIO
