Twin cities
Autoři:
J. Špinar
Vyšlo v časopise:
Kardiol Rev Int Med 2011, 13(3): 187-190
Kategorie:
Zprávy ze sjezdů
V březnu a dubnu roku 2011 proběhlo druhé kolo tzv. Twin cities – edukačního programu firmy Abbott, při kterém se propojila vždy dvě velká města České republiky a Slovenska a z každého přednášeli dva odborníci z oblasti kardiologie. Program zaštiťovali Česká a Slovenská internistická společnost, Česká společnost pro hypertenzi, Slovenská hypertenziologická spoločnosť, Slovenská kardiologická spoločnosť a Institut metabolického syndromu. 29. 3. se propojily Praha a Bratislava, 7. 4. Ostrava a Žilina (tato dvě města dělí vzdálenost jen 90 km), 13. 4. Plzeň a Banská Bystrica (tato města dělí asi 500 km) a na závěr Brno a Košice 19. 4. Program zahajovali a uzavírali známí umělci, z české strany Bára Štěpánová, známá herečka a sestřička z Ordinace v růžové zahradě, a ze slovenské strany Štefan Skrúcaný, populární herec a moderátor. Všem sympoziím předsedal v českých městech prof. MUDr. Richard Češka, CSc., a ve slovenských městech prof. MUDr. Andrej Dukát, CSc. Přednášky byly přenášeny televizní technikou, přednášející a posluchači v jednotlivých městech se tedy viděli a slyšeli, jako by byli v jednom sále.
První přednášku měl prof. MUDr. Jindřich Špinar, CSc., který nejprve hovořil o přehodnocení evropských doporučení pro léčbu hypertenze. Zde vyzdvihl, že dělení léčiv na pět základních skupin antihypertenziv zůstává nezměněno. Hlavní diskuze se vede o tom, zda u rizikových nemocných má být léčba hypertenze zahájena již při vysokém normálním krevním tlaku a zda cílovou hodnotou je 130 mmHg a méně. Oboje jsou pouze spekulativní tvrzení nemající zatím podklad ve velké klinické studii. Díky studii HYVET je již více důkazů pro prospěšnost léčby hypertenze u seniorů. Velká část je věnována kombinační léčbě, kde doporučená kombinace je především ACE inhibitor + Ca blokátor, případně ACE inhibitor či AII antagonista + diuretikum. Nedoporučená kombinace je betablokátor + diuretikum a ACE inhibitor + AII antagonista. Statiny patří do léčby každého hypertonika, antiagregace do sekundární prevence.
Léčebný cíl systolický krevní tlak < 140 mmHg a diastolický krevní tlak pod 90 mmHg platí pro celou populaci, bez ohledu na věk. Při pohledu na klinické studie však je zřejmé, že neexistuje jediná velká klinická studie, která by sledovala prospěšnost léčby I. stupně hypertenze u seniorů. Doporučení pro léčbu je zde tedy založeno na všeobecném souhlasu o prospěšnosti, ne však na Evidence based medicine (EBM). Obdobně nedostatečné je oprávnění pro doporučení farmakologické léčby vysokého normálního krevního tlaku u diabetiků. I zde panuje všeobecná shoda o prospěšnosti, EBM však chybí a neexistuje velká mortalitní studie v této indikaci.
Omylem vzniklo i doporučení pro farmakologickou léčbu vysokého normálního krevního tlaku u pacientů po cévní mozkové příhodě. Toto bylo založena na subanalýze studie PROGRESS. V této studii ale byla hypertenze definována jako systolický krevní tlak více než 160 mmHg. Pro farmakologickou léčbu při TK 130–139/85–89 mmHg u nemocných po cévní mozkové příhodě tedy nemáme EBM a není ani doporučena na základě všeobecné shody. Přestože existuje pět velkých klinických studií, které sledovaly prospěšnost léčby vysokého normálního tlaku u nemocných s ischemickou chorobou srdeční, je doporučení v této indikaci nejasné. Důvodem je především to, že antihypertenziva zde byla podávána z jiného důvodu, než je pokles krevního tlaku (např. ACEI u normotenzních ischemiků – HOPE, EUROPA, PEACE).
Obdobně doporučení pro snižování krevního tlaku pod 130/80 mmHg u diabetiků a/nebo ischemiků není podloženo velkými klinickými studiemi a je pouze spekulativní. Velké dokončené klinické studie (HOT, VALUE, INVEST, ON TARGET) ukazují prospěch z léčby, pokud je dosaženo krevního tlaku < 140/90 mmHg. Ve studii HOT byl nejmenší výskyt kardiovaskulárních příhod při tlaku 138/82 mmHg. Důkazy pro snižování krevního tlaku pod 130 mmHg však nepřinesla žádná studie, naznačen byl trend pro CMP ve studii ON TARGET.
Prof. Špinar take uvedl, že nejvíce indikací svědčí pro ACE inhibitory, které jsou doporučovány všem nemocným s ischemickou chorobou srdeční, po infarktu myokardu, se srdečním selháním, s fibrilací síní (upstream terapie), diabetes mellitus, metabolickým syndromem, proteinurií či mikroalbuminurií atd. K těmto do kombinace přidáváme betablokátory a diuretika u nemocných se srdečním selháním, ve většině ostatních situací je ideální do kombinace blokátor vápníkového kanálu. Dále zdůraznil i výhody kombinovaných preparátů a vyzdvihl studii ACCOMPLISH, kde kombinace ACE inhibitor + dihydropyridin měla významně menší kardiovaskulární morbiditu a mortalitu než kombinovaný preparát ACE inhibitor a diuretikum.
V závěrečné části prof. Špinar rozebral, podle čeho se rozhodovat, zda přidat dihydropyridin a kdy non dihydropyridin – verapamil. Uvedl pět situací, kdy je vhodnější verapamil:
Při otocích po amlodipinu je verapamil vhodná alternativa.
Při ischemické chorobě srdeční, zvláště při intoleranci betablokátorů podáváme verapamil. Ve studii INVEST byla strategie založená na verapamilu rovnocenná strategii založené na atenololu a měla i stejný efekt na počet záchvatů anginy pectoris. Ve studii DAVIT snížil verapamil kardiovaskulární příhody o 20 % (obr. 1). Naopak amlodipin prognózu nemocných spíše zhoršuje.

Při nálezu proteinurie (mikroalbuminurie) je vhodnější verapamil, protože ovlivňuje mikroalbuminurii pozitivně, zatímco amlodipin na ni nemá vliv.
Verapamil je jako antiarytmikum doporučen u fibrilace síní, proto při kombinaci fibrilace síní + hypertenze podáváme kombinaci verapamil + ACE inhibitor – první jako antiarytmikum, druhý jako součást tzv. upstream terapie.
Tepová frekvence je rizikový faktor hypertoniků, nemocných s ischemickou chorobou srdeční a nemocných se srdečním selháním. Výskyt kardiovaskulárních příhod roste od tepové frekvence 70 a více, optimální tepová frekvence se zdá být kolem 60. Verapamil tepovou frekvenci snižuje, amlodipin zvyšuje. Proto při TF > 70 podáváme vždy verapamil, při tepové frekvenci 50–70 jsou verapamil a amlodipin rovnocenné alternativy (obr. 2).

Na závěr zdůraznil, že fixní kombinace ACE inhibitoru trandolaprilu a verapamilu je v České republice pod názvem TARKA.
Druhou přednášku měla prof. MUDr. Hana Rosolová, DrSc., z Plzně. Hovořila o kombinaci hypertenze a dyslipidemie a o tom, že dyslipidemie není jen vysoký cholesterol, ale i další součásti lipidového spektra, především triglyceridy a HDL-cholesterol. Seznámila posluchače taktéž s tzv. R3I (Relative Risk Reduction Initiative), což je mezinárodní iniciativa za snížení reziduálního rizika, do které se zapojila i Česká republika především přes Institut metabolického syndromu a Českou společnost pro aterosklerózu. Upřesnila i současnou diagnózu metabolického syndromu a upozornila, že metabolický syndrom zvyšuje riziko kardiovaskulárních onemocnění (obr. 3).
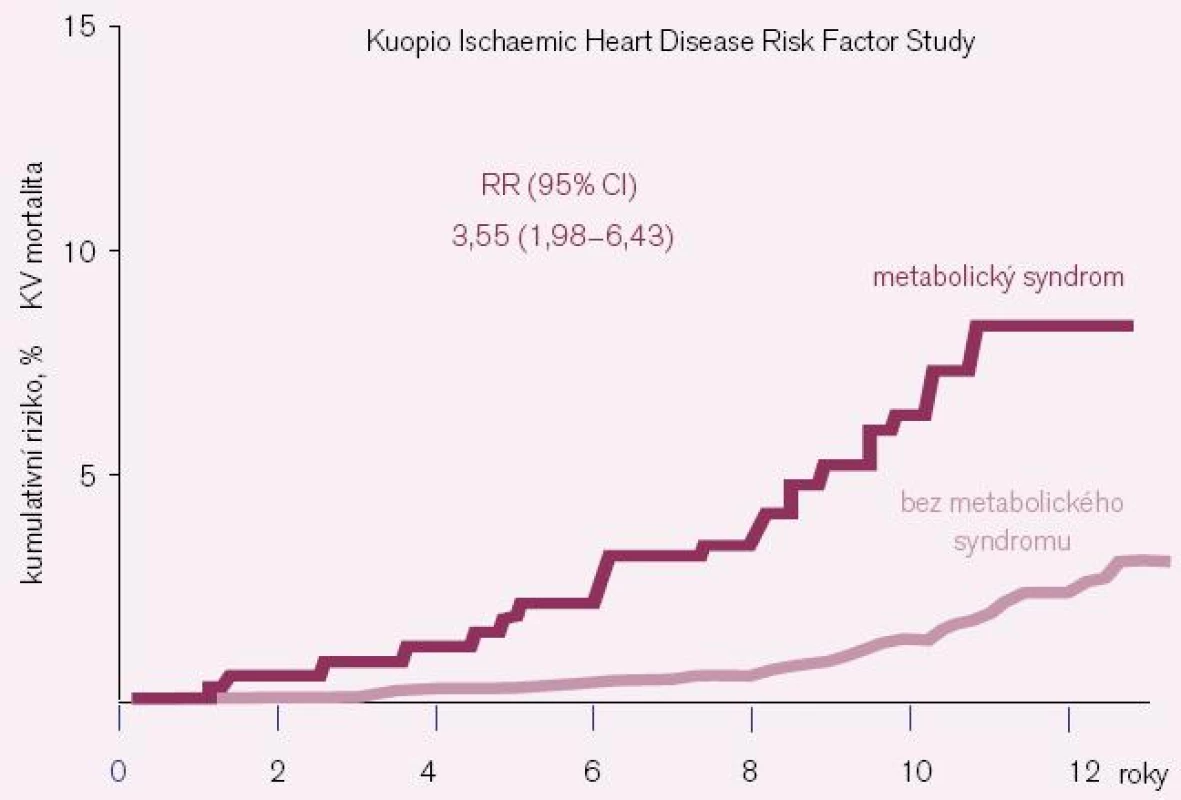
Následně představila výsledky studie STAR a STAR-LET. Nejčastější aterosklerotické vaskulární nemoci, tj. kardiovaskulární nemoci, a nejčastější metabolické nemoci, tj. diabetes mellitus 2. typu a prediabetická stadia (metabolický syndrom a porušená glukózová homeostáza: porušená glukózová tolerance nebo porušená lačná glykemie), se vyskytují velmi často současně. Epidemiologické studie prokázaly, že ženy diabetičky mají 3–4krát vyšší a muži diabetici 2–3krát vyšší výskyt kardiovaskulárních komplikací oproti osobám bez diabetu; 80 % diabetiků umírá na kardiovaskulární příčinu.
Zásadní krok v prevenci kardiovaskulárních onemocnění a diabetes mellitus je správná léčba hypertenze vhodnými antihypertenzivy u osob s vysokým kardiometabolickým rizikem, např. u hypertoniků s diabetem nebo u nemocných s metabolickým syndromem. Léčba hypertenze standardními antihypertenzivy, tj. thiazidovými diuretiky a betablokátory, zhoršuje inzulinovou senzitivitu i lipidový profil. Preferována by měla být novější antihypertenziva – inhibitory renin-angiotenzinového systému – ACE inhibitory nebo sartany – a blokátory kalciového kanálu (především fenylalkylaminy non-dihydropyridiny), které nenarušují metabolizmus lipidů a glukózy a snižují zvýšenou sympatickou aktivitu. Do kombinované terapie je pak možno přidat nízké dávky kardioselektivních beta-blokátorů nebo diuretik (nejlépe metabolicky neutrálního indapamidu) nebo centrálně působících antihypertenziv se sympatolytickým účinkem (moxonidin, rilmenidin).
Studie STAR (The Study of Trandolapril-verapamil And insulin Resistance) prokázala, že kombinovaná terapie trandolaprilem v dávce 2–4 mg a verapamilem v dávce 180–360 mg denně významně snížila hladinu glykemie ve 2. hod orálního glukózového tolerančního testu, hladinu glykovaného hemoglobinu i inzulinu v plazmě u nemocných s metabolickým syndromem a hypertenzí, zatímco kombinovaná terapie losartanem 50–100 mg a hydrochlorothiazidem v dávce 12,5–25 mg denně tyto parametry významně zvýšila. Terapie trandolaprilem v kombinaci s verapamilem významně snížila vznik nového DM2T v průběhu studie a byla hodnocena jako velmi vhodná léčba pro nemocné s metabolickým syndromem a hypertenzí.
Prof. Rosolová upozornila taktéž na možný diabetogenní efekt statinů a na výhody fibrátů u nemocných s diabetickou dyslipidemií. Na závěr zdůraznila, že v České republice máme i (staro)nové hypolipidemikum – niacin.
Následovala přednáška doc. MUDr. Silvestera Kračmeryho, CSc., který se zabýval kardiorenálními vztahy. Ukázal, že glomerulární filtrace 15–30 ml/min je spojena s 10krát častějším výskytem cévní mozkové příhody, 5krát vyšším výskytem infarktu myokardu a 20krát vyšším výskytem srdečního selhání než glomerulární filtrace > 60 ml/min. Zmínil také, že diabetes mellitus a hypertenze dnes tvoří více než 50 % všech příčin renálního selhání a jsou hlavní etiologickou příčinou nemocných v dialyzačním programu. Zmínil, že i nefrologie již není tak přísná na cílové hodnoty krevního tlaku a vhodný krevní tlak nefrotiků je 130–139/80–85 mmHg a že v terapii renální hypertenze máme čtyři základní kroky: 1) ACE inhibitory, 2) diuretika nebo blokátory vápníkového kanálu typu verapamil, 3) centrálně působící látky jako moxonidin, 4) blokátor reninu – aliskiren. Zabýval se i rozdíly mezi ACE inhibitory – lipofilitou a především vylučováním, kdy duální eliminaci má pouze trandolapril, spirapril a fosinopril. Ze sartanů pak má nejnižší renální vylučování eprosartan.
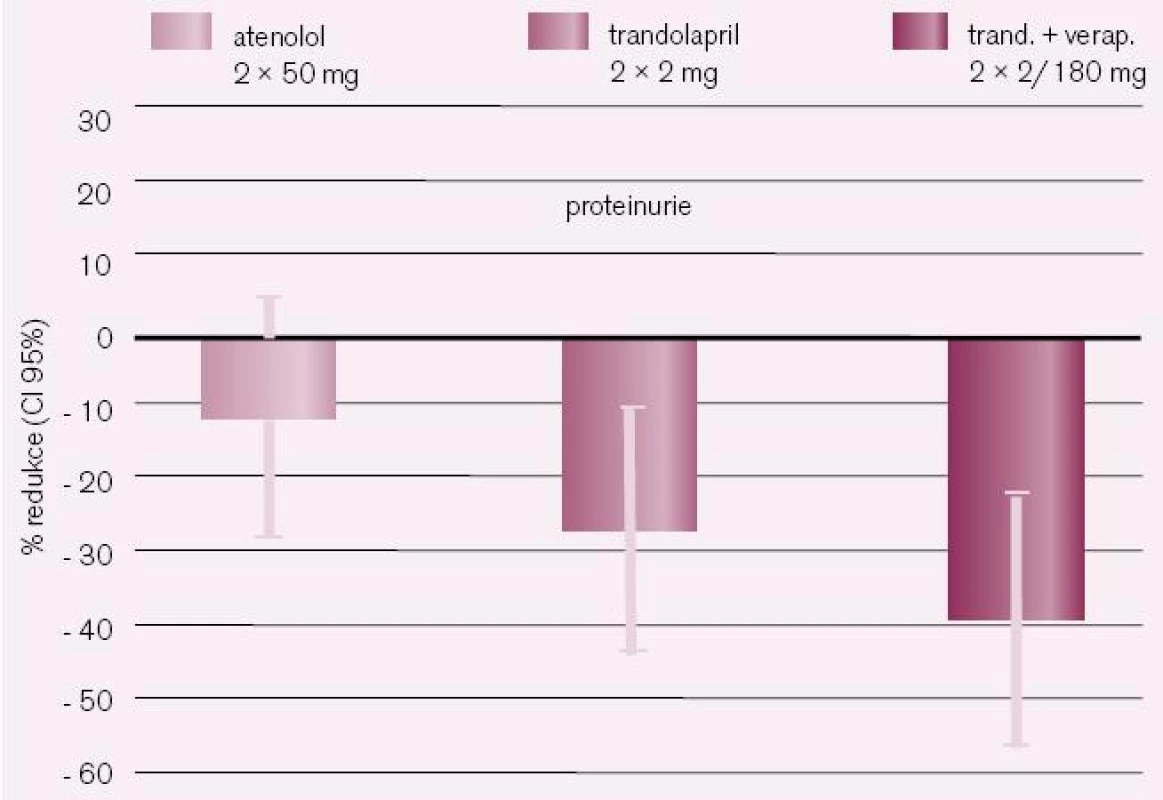
Ve studii Bakrise u diabetiků 2. typu s manifestní nefropatií volná kombinace trandolaprilu s verapamilem SR dosáhla po jednom roce výraznějšího snížení proteinurie (–62 %) i mikroalbuminurie (–65 %) ve srovnání s vyššími dávkami samotného trandolaprilu (–33 %/–35 %) či verapamilu SR (–27 %/–30 %), a to při srovnatelném poklesu TK. V další studii PROCOPA u pacientů s nediabetickým onemocněním ledvin došlo po šesti měsících k významnému snížení výchozí hodnoty proteinurie fixní kombinací trandolaprilu s verapamilem SR (–48,5 %) a samotným trandolaprilem (–41 %) ve srovnání s atenololem (–6,2 %) nebo verapamilem (–1,4 %) (obr. 4). U hypertoniků s diabetem 2. typu a normální exkrecí albuminu močí sledovaných ve studii BENEDICT léčba jak kombinací trandolaprilu s verapamilem SR, tak i samotným trandolaprilem za průměrnou dobu 3,6 roku významně oddálila vznik mikroalbuminurie a snížila relativní riziko progrese do mikroalbuminurie o 61 % a 51 %. Tolerance léčby ve výše uvedených studiích byla velmi dobrá – žádný pacient nebyl vyřazen pro akutní zhoršení funkce ledvin nebo hyperkalemii.
U většiny nemocných s renálním postižením je nutná kombinovaná léčba z důvodů renoprotekce. Již dlouho se ví o nefroprotektivním účinku kombinace ACE inhibitorů a kalciových blokátorů verapamilového typu, v poslední době se ale hodně hovoří o kombinaci dvou léků blokujících renin-angiotenzinový systém. ACE inhibitory a AII antagonisté však blokují tento systém zásadně jiným mechanizmem. Jejich kombinace má zcela racionální podklad pro účinnější blokádu celého systému. Dnes jsou tedy na kombinaci ACE inhibitor a AII antagonista indikováni nemocní, u kterých je riziko rychlé progrese nefropatie, především nemocní s proteinurií > 1 g/24 hod, pacienti s rychlým úbytkem glomerulární filtrace a samozřejmě nemocní s renální insuficiencí vyžadující kombinovanou léčbu hypertenze ke kontrole krevního tlaku. Riziko zhoršování renálních funkcí je při této kombinaci zcela minimální. Z klinických studií je ale známo i riziko hyperkalemie, proto všichni tito nemocní musejí mít pravidelné kontroly hladiny draslíku v krvi. Jako budoucnost se jeví i kombinace ACE-I nebo sartanu s přímým blokátorem reninu – aliskirenem.
Další sdělení měla doc. MUDr. Slavomíra Filipová, CSc., která se věnovala studiím INVEST, ACCORD, MOSES a OSCAR. Nejprve na substudii INVEST – diabetici a ACCORD potvrdila, že byly změněny cílové hodnoty krevního tlaku diabetiků a že za vhodný krevní tlak je považováno 130–139/80–85 mmHg.
Studie MOSES srovnávala nitrendipin a eprosartan a při stejném poklesu tlaku prokázala o 21 % větší snížení morbidity a mortality a 25% snížení cévních mozkových příhod po eprosartanu než po nitrendipinu. Na závěr se věnovala studii OSCAR, což je observační studie u 42 412 nemocných sledující vliv eprosartanu na kognitivní funkce, které byly hodnoceny pomocí Mini-Mental State Examination (MMSE). Eprosartan snížil systolický krevní tlak o 25,9 mmHg a zlepšil kognitivní funkce především těm nemocným, kteří je měli nejvíce snížené. Doc. Filipová ukázala taktéž jasnou závislost na výšce systolického krevního tlaku a MMSE. Následně vysvětlila duální mechanizmus účinku eprosartanu, který jednak blokuje receptor 1 pro angiotenzin II, jednak současně i sympatický nervový systém. Eprosartan je již uveden na trh na Slovensku a jeho uvedení v České republice se očekává koncem letošního roku, tedy na podzim 2011.
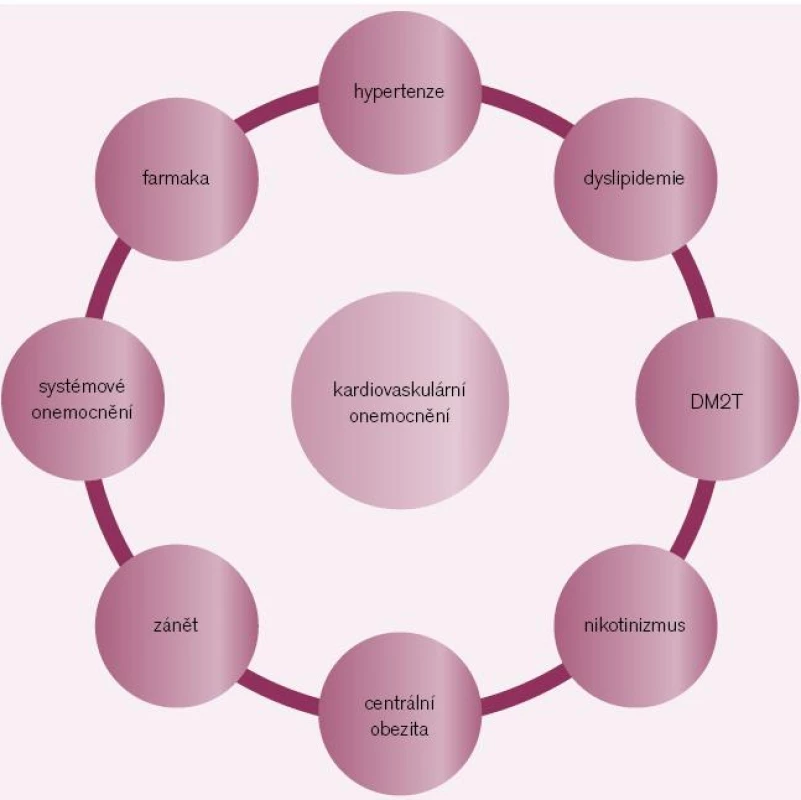
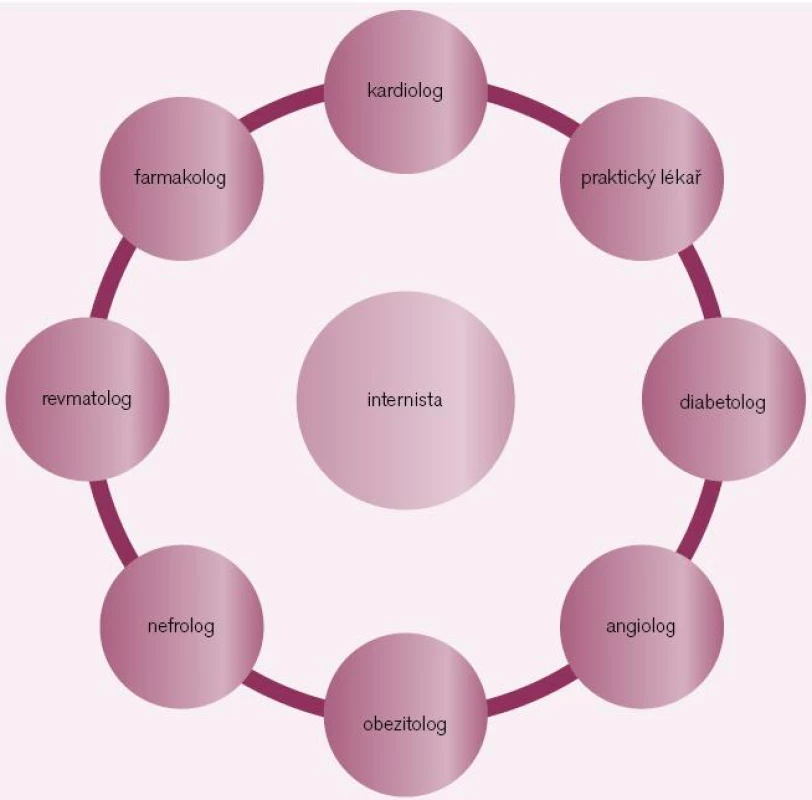
Závěr semináře měli prof. MUDr. Andrej Dukát, CSc., a prof. MUDr. Richard Češka, CSc., kteří se především podívali na komplexnost interní medicíny (obr. 5 a 6). Poukázali na to, že všechny rizikové faktory spolu souvisejí, že jakákoli léčba by neměla jeden rizikový faktor zlepšovat a jiný zhoršovat. Velmi rozumně poukázali i na to, že mortalita je významný parametr, ale ne jediný, a že velmi důležitá je i morbidita, jako např. mikroangiopatie u diabetiků – slepota či amputace dolních končetin, renální insuficience atd. Prof. Češka ukončil semináře větou: Nikdy neléčíme „čísla“, vždy pacienta.
Následovala diskuze ke všem přednáškám a zakončení panem Skrúcaným a paní Štěpánovou. TWIN CITIES úspěšně navázaly na program „Ve dvou se to lépe táhne“ z roku 2009 a na Telemost z roku 2010. Nechejme se překvapit, co nás čeká v roce 2012.
prof. MUDr. Jindřich Špinar, CSc.
Interní kardiologická klinika FN Brno a LF MU
jspinar@fnbrno.cz
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie KardiologieČlánek vyšel v časopise
Kardiologická revue – Interní medicína

2011 Číslo 3
-
Všechny články tohoto čísla
- Fibrilace síní z pohledu nových doporučení a dálková monitorace v kardiologii
- Antiarytmická léčba z pohledu nových doporučení pro léčbu nemocných s fibrilací síní
- Nefarmakologická léčba z pohledu nových doporučení pro léčbu nemocných s fibrilací síní
- Antitrombotická léčba z pohledu nových doporučení pro léčbu nemocných s fibrilací síní
- Upstream terapie u fibrilace síní
- Home monitoring nemocných s fibrilacemi síní
- Home monitoring a implantáty
- Telemonitoring krevního tlaku u nemocných s arteriální hypertenzí
- Twin cities
- Chronické srdeční selhání u ženy středního věku při nonkompaktní kardiomyopatii
- Galerie autorů
- Kardiologická revue – Interní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Antiarytmická léčba z pohledu nových doporučení pro léčbu nemocných s fibrilací síní
- Chronické srdeční selhání u ženy středního věku při nonkompaktní kardiomyopatii
- Antitrombotická léčba z pohledu nových doporučení pro léčbu nemocných s fibrilací síní
- Home monitoring a implantáty
