Nefarmakologická léčba AIM - současnost a budoucnost
Non-pharmacological treatment of AMI – present status and future prospects
Primary coronary intervention (primary PCI) is the best treatment modality of the patients with ST-elevation acute myocardial infarction. At present another technique can be used for further improvement of the results – thromboaspiration. TAPAS trial is the first study documented not just the acute better results of the primary PCI on microcirculation but at the same time the lower mortality and recurrence of myocardial infarction rate were observed during 1-year follow-up. According to the huge metaanalysis of the trials and registries using the drug-eluting and bare-metal stents the use of drug-eluting stents seems to be not just safe but also more effective in long-term follow-up. But there is a permanent need for strict controle of the risk factors of atherosclerosis and its prevention.
Key words
Acute myocardial infarction – primary PCI – non-pharmacological treatment – drug-eluting stents
Autoři:
MUDr. Petr Kala, Ph.D. FESC.
Působiště autorů:
Interní kardiologická klinika LF MU a FN Brno
kalapetr@yahoo. com
Vyšlo v časopise:
Kardiol Rev Int Med 2008, 10(Mimořádné): 29-32
Souhrn
Primární koronární intervence (primární PCI) je nejlepší léčba pacientů s akutním infarktem myokardu s elevacemi ST úseku. Dnes se nabízí další technika, která dále zlepšuje dosažené výsledky. Toto technikou je tzv. tromboaspirace. Studie TAPAS jako první zdokumentovala nejen akutní zlepšení výsledku primární PCI na úrovni mikrocirkulace, ale také příznivý dopad na snížení výskytu úmrtnosti a dalšího infarktu myokardu během 1ročního sledování. Na základě rozsáhlé metaanalýzy studií a registrů s lékovými a standardními stenty se zdá, že použití lékových stentů při primární PCI je nejen bezpečné, ale zároveň dlouhodobě efektivnější. Pozornost je však nutno věnovat i preventivním opatřením zaměřeným na důslednou kontrolu rizikových faktorů aterosklerózy.
Klíčová slova
Akutní infarkt myokardu – primární PCI – nefarmakologická léčba – lékové stenty
Úvod
Vyspělé evropské země včetně USA se již mnoho let věnují problematice akutního infarktu myokardu jako jedné z hlavních příčin úmrtnosti populace na kardiovaskulární onemocnění. Nedávno zveřejněná zpráva amerických společností Centers for Disease Control and Prevention a American Heart Association dokladovala statisticky významný pokles úmrtnosti na infarkt myokardu a cévní mozkovou příhodu v USA. Při porovnání údajů z roku 1999 a 2005 byl zjištěn její pokles o 25,8 %, respektive 24,4 %, což by aproximací pro rok 2007 mohlo znamenat pokles úmrtnosti na infarkt myokardu o celých 36 %.
Jeden z hlavních faktorů, který vedl k těmto výsledkům, je uplatnění medicíny založené na důkazech a její převedení do praxe (tzv. evidence–based medicine). Důležitý a v této době již nezpochybnitelný přínos pro léčbu pacientů v akutní fázi infarktu myokardu provázený elevacemi ST úseku na elektrokardiografii (STE-AIM) je časné zprůchodnění infarktové tepny pomocí mechanické reperfuze prostou balonkovou angioplastikou a ještě lépe pomocí implantace koronárního stentu (obecně pomocí primární koronární intervence – primární PCI). Je potěšitelné, že v této oblasti zaujímá Česká republika jedno z předních míst na světě. Systém akutní péče od rychlé lékařské pomoci (RLP) až po poskytnutí mechanického ošetření infarktové tepny je velmi efektivní a datuje se od konce 90. let, kdy na tom měly velkou zásluhu i studie PRAGUE P. Widimského [1,2]. Dnes je i díky příznivým geografickým podmínkám celá ČR pokryta sítí katetrizačních center poskytujících nonstop léčbu akutního infarktu myokardu. Pro maximální časovou úsporu je většina pacientů transportována přímo do těchto center a tím je ve většině případů zajištěna optimální léčba do 90 min od stanovení diagnózy. Zcela odlišných časových intervalů je však dosahováno v případech, kdy diagnóza STE-AIM není stanovena ve voze RLP, ale až ve spádové nemocnici. Zdržení pak v průměru přesahuje 60 min a doporučená primární PCI se velice často provádí se zpožděním delším než 90 min od prvního kontaktu s lékařem, což odporuje platným doporučením lékařských kardiologických společností. Obtížně řešitelným problémem zůstává časové zdržení zapříčiněné pacientem, a tedy časový interval od vzniku obtíží po zavolání lékařské pomoci.
Novinky nefarmakologické léčby STE-AIM
Vlastní technika primární PCI je poměrně jednoduchá a v zásadě se neliší od techniky používané u plánovaných intervenčních výkonů. Významnou odlišností je však morfologie koronárního postižení, kterou je v případe pacientů s STE-AIM přítomnost trombózy nasedající ve většině případů na nestabilní koronární plát. Ve více než 50 % případů se pak na katetrizačním sále setkáváme s úplným uzávěrem infarktové tepny. Mechanické zprůchodnění tepny je na epikardiální úrovni úspěšné ve více než 90 – 95 %, velmi odlišná je ale bohužel úspěšnost reperfuze na úrovni mikrocirkulace, kde se tyto hodnoty pohybují kolem 80 %. Jedním z hlavních důvodů a také jednou z největších obav intervenčních kardiologů je tzv. reperfuzní poškození, které má více příčin. Jedna z hlavních je periferní makro - a mikroembolizace trombotických hmot.
Teoreticky existují 2 možnosti, jak periferním embolizacím zabránit: První a nutno říci, že doposud slepá cesta, je ochrana mikrocirkulace pomocí tzv. protekčních mechanizmů, druhá, jako jednodušší a zároveň i mnohem slibněji se jevící cesta, je odstranění trombu a pravděpodobně i částí sklerotického plátu pomocí tzv. tromboaspiračních katétrů.
Jako protekční systémy se většinou používají katétry s různými typy samoexpandibilních košíčků, které jsou za infarktovou lézi zavedeny do periferie ještě před její dilatací balonkovým katétrem nebo před implantací koronárního stentu. Tyto systémy jsou dostupné u různých výrobců a zůstala pro ně jasnou indikací pouze PCI na žilních graftech. Na nativních tepnách neměly tyto systémy žádný přínos. Využití distální protekce u akutního koronárního syndromu bylo naposledy prezentováno na kongresu American College of Cardiology v letošním roce (ACC 2008) studií s hezkým akronymem ABCDEF, ale s výsledky, které pouze vědecky potvrdily již známá fakta, že totiž tato technika nemá pro rutinní použití nic nepřináší. Novinkou bylo zařazení pacientů s vysokým rizikem v rámci AIM bez ST elevací, ale i tak si dovolím zobecnění jejích výsledků. Důvodů neúspěchu je více, jejich rozbor by však vyžadoval mnohem více prostoru, který se z mého pohledu dá využít efektivněji, k rozebráním techniky uvedené v tomto textu na druhém místě – metody tromboaspirace. Pro praxi nejzajímavější jsou výsledky randomizované studie TAPAS (Thrombus Aspiration during Percutaneous coronary intervention in Acute myokardial infarction Study), jež poprvé prezentoval F. Zijlstra opět na ACC 2008 [3]. Do studie bylo zařazeno celkem 1 071 pacientů – 535/536 s/bez rutinního použití tromboaspiračního katétru, kteří byli standardně léčeni maximálně účinnou kombinací léků včetně abciximabu jako blokátoru cílového receptoru destiček IIb/IIIa. Hlavním cílovým ukazatelem byl tzv. myocardial blush grade, tedy průtok krve myokardem, který byl posuzován nezávisle na řešitelích. Vedlejší sledované ukazatele byly 3 – ústup ST elevací a výskyt úmrtí a/nebo opětovného infarktu v průběhu 30 dnů a 1 roku a studie prokázala statisticky přesvědčivý přínos thromboaspirace pro lepší myokardiální průtok na konci primární PCI (p < 0,001) odpovídající ústupu ST elevací (p < 0,001). Tento efekt se následně projevil příznivě i klinicky nižším výskytem dalších vedlejších sledovaných ukazatelů viz výše (p = 0,001). Celkově se jednotlivé skupiny ve výskytu úmrtí či úmrtí/další IM statisticky významně lišily i při jednoročním sledování, a to vždy ve prospěch skupiny pacientů s rutinním použitím tromboaspirace (p = 0,040 resp. p = 0,016).
Typický průběh primární PCI s využitím tromboaspirace spolu se záchytem materiálu z infarktové tepny ukazují obrázky 1–9.
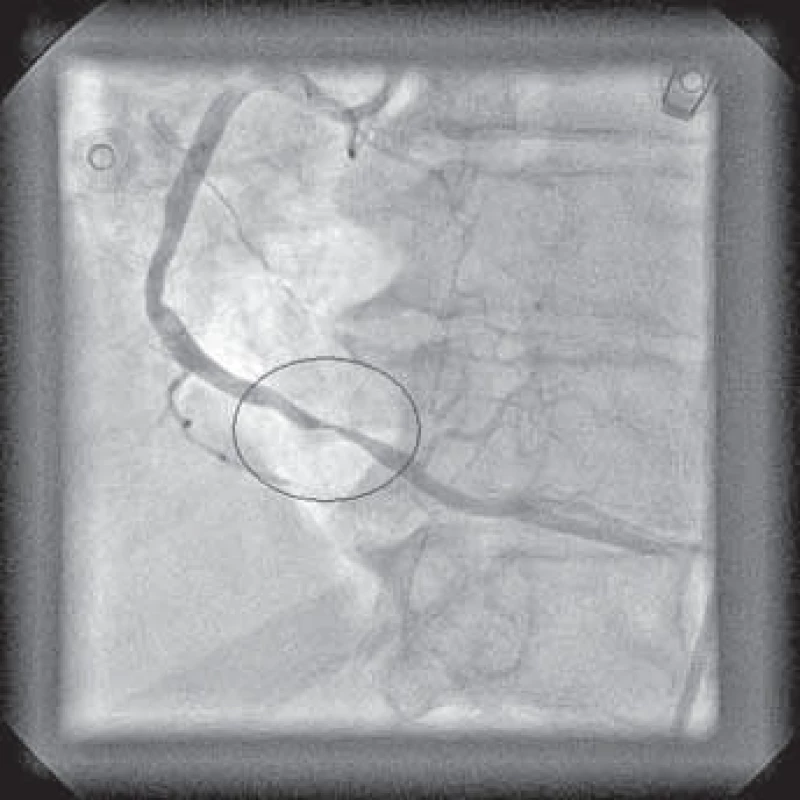
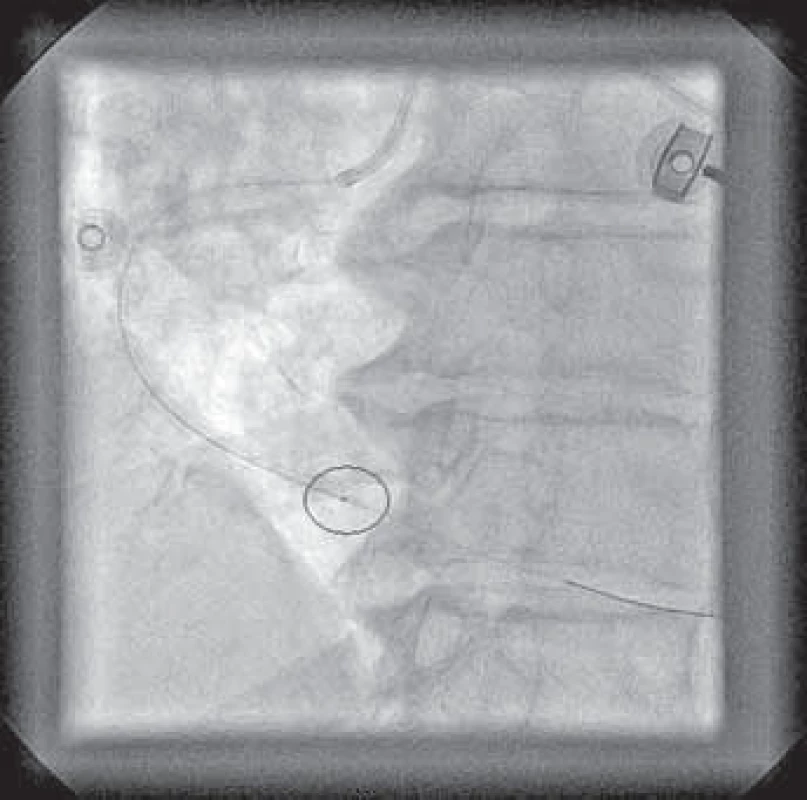

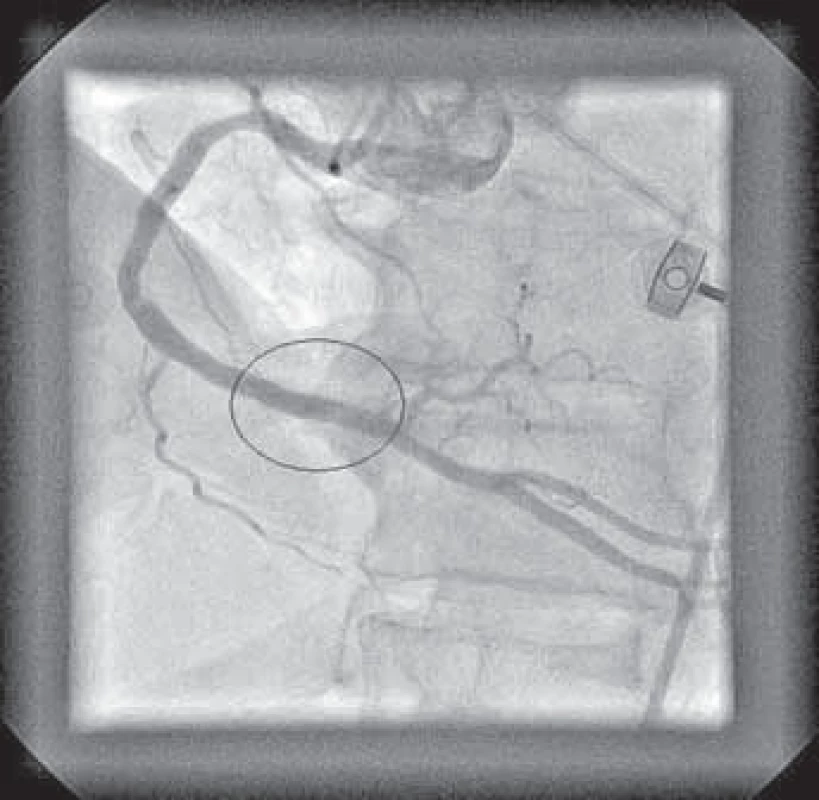
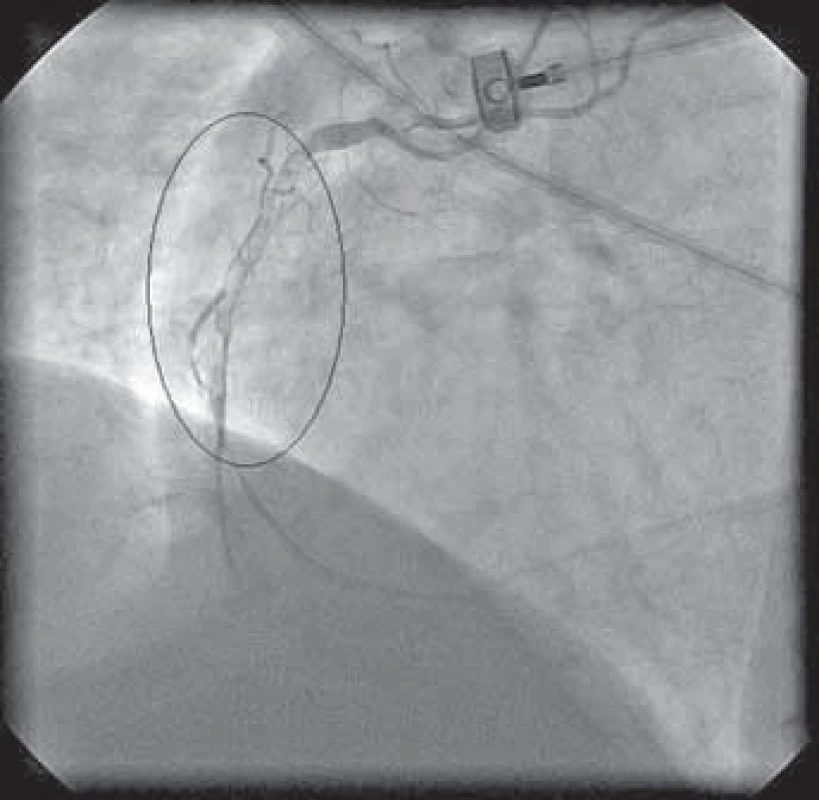
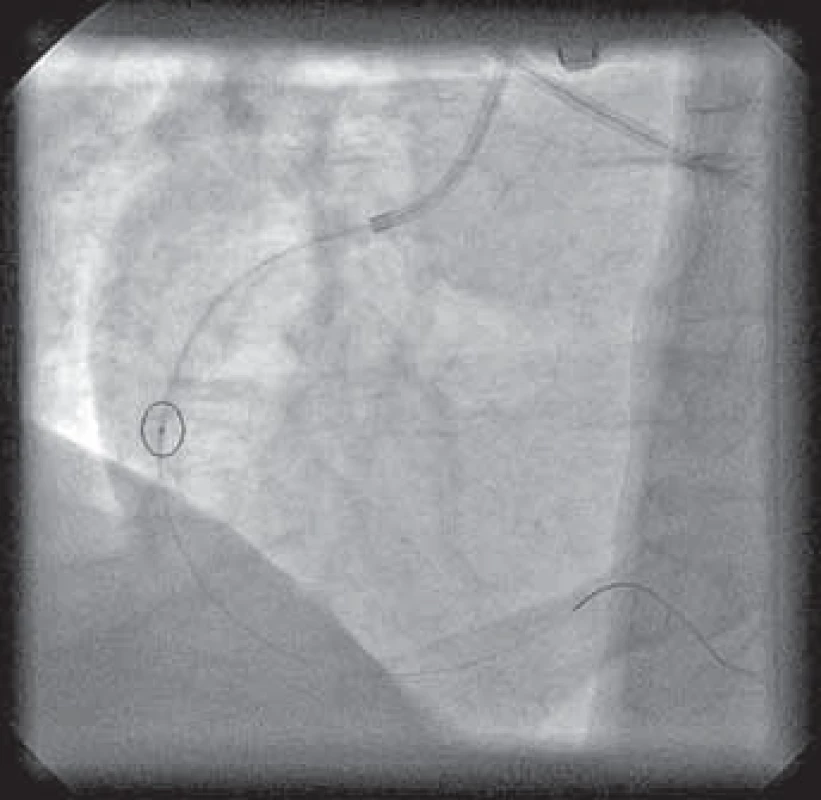
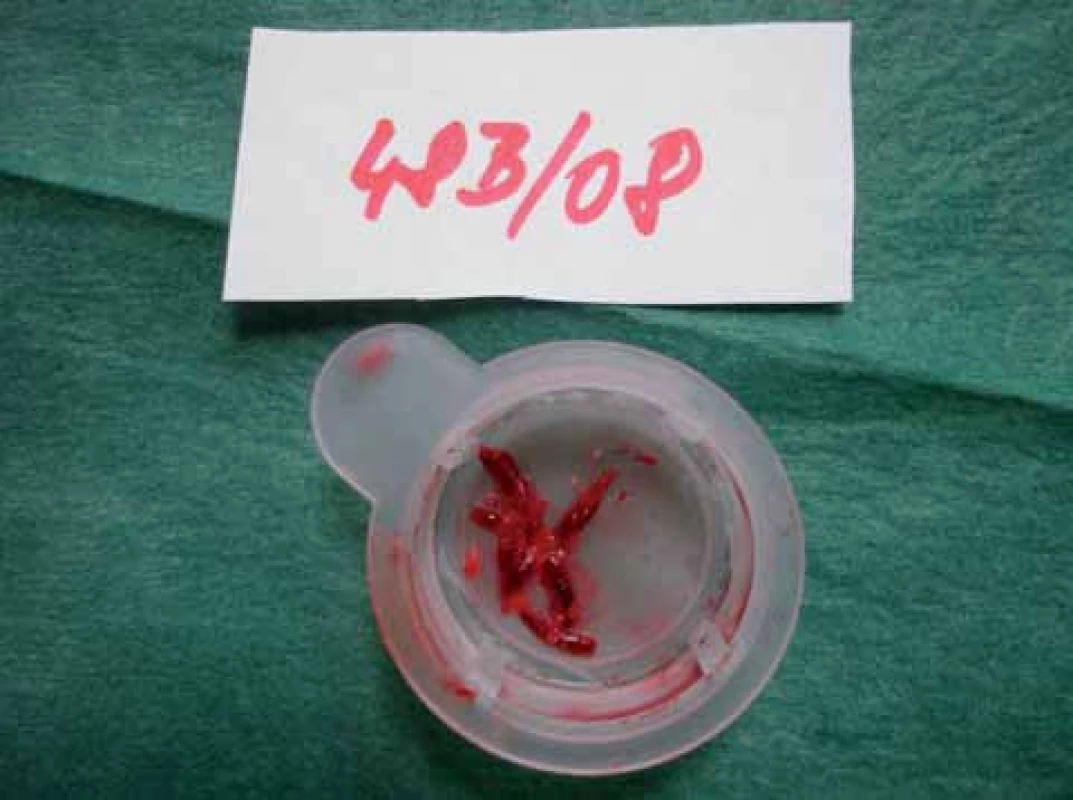
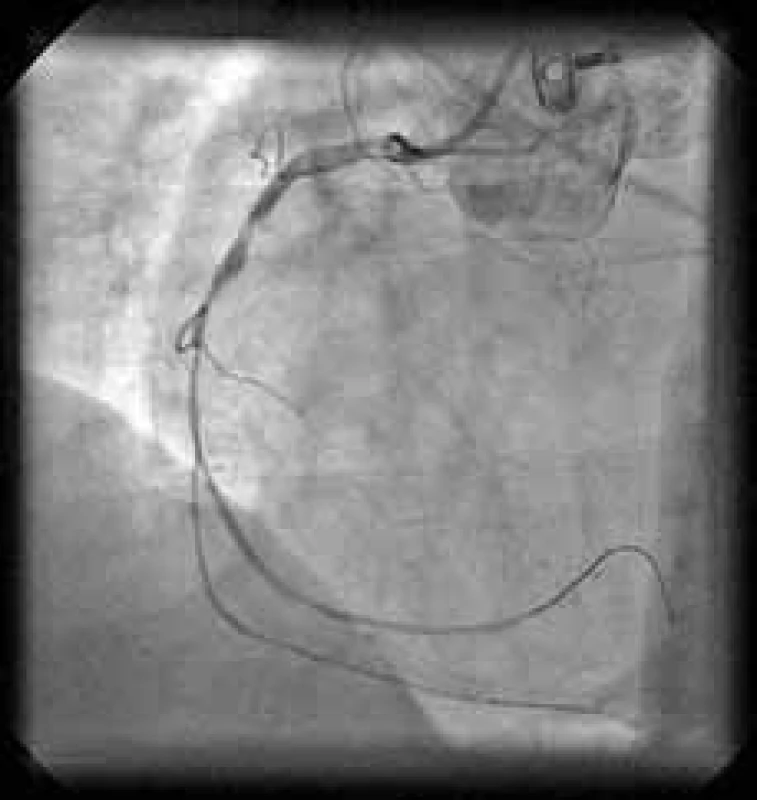
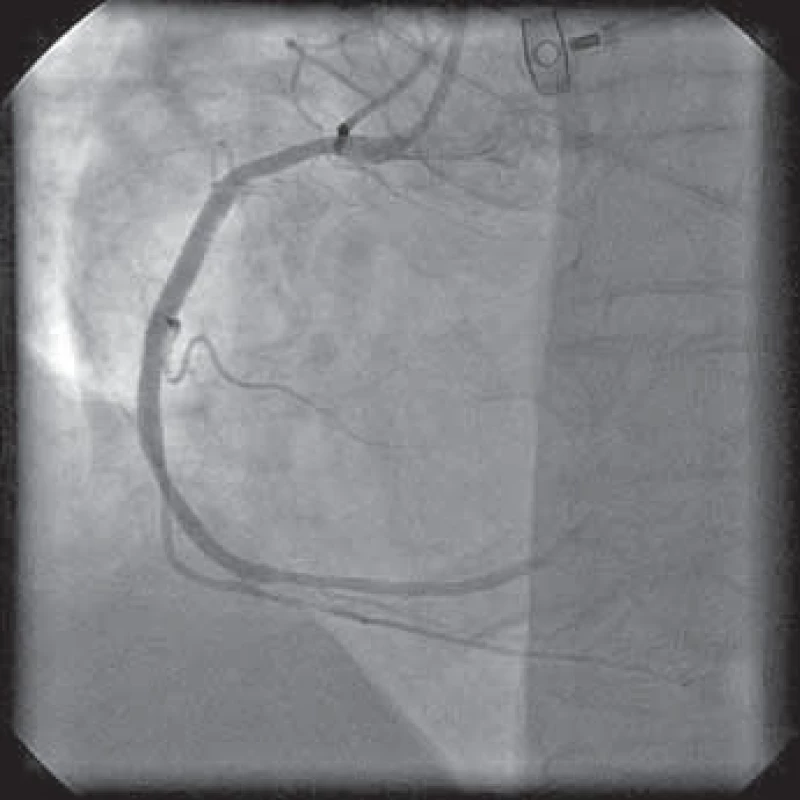
Osobně považuji využití tromboaspirace za aktuálně největší přínos v intervenční léčbě pacientů s STE-AIM. Tato technika se na našem pracovišti rutinně používá již více než rok.
Lékové, nebo „holé“ stenty u STE-AIM (DES nebo BMS)? Tato otázka zatím nemá jednoznačnou odpověď. Po výsledcích randomizovaných studií Passion [4] a Typhoon [5] převládala nejistota až skepse týkající se použití lékových stentů, je ale pravděpodobné, že metaanalýza randomizovaných studií a registrů prezentovaná na ACC 2008 A. Kirtanem a G. Stonem [CHYBÍ CITACE] vlije do žil intervenčních kardiologů nový optimizmus. Prezentace byla rozdělena do 2 částí – první se věnovala analýze randomizovaných studií s celkovým počtem 8 867 zařazených pacientů, kdy podmínkou byl minimální počet 100 pacientů ve studii a sledování úmrtnosti (21 studií), event. i výskytu infarktu myokardu (20 studií) a/nebo nutnosti revaskularizace stentované tepny (16 studií) po dobu alespoň 12 měsíců (průměrně 2,9 roku). Ve výskytu infarktu myokardu a úmrtnosti bez ohledu na její příčiny nebyly zaznamenány statisticky významné rozdíly (p = 0,54 resp. p = 0,72), naopak očekávaným zjištěním byl statisticky vysoce významný rozdíl v nutnosti další revaskularizace ve prospěch lékových stentů (p < 0,001).
Druhá část metaanalýzy se věnovala 28 registrům zahrnujícím celkem 161. 232 pacientů s průměrnou dobou sledování 2,5 roku a výsledkem bylo zjištění příznivého efektu lékových stentů na výskyt úmrtnosti (p < 0,001), infarktu myokardu (p = 0,023) i nutnosti další revaskularizace (p < 0,001). Velice důležitým zjištěním byl také fakt, že tyto výsledky platily nejen pro stenty implantované podle doporučení výrobců (tzv. on-label indikace), ale i pro stenty implantované v jiných situacích (tzv. off-label indikace).
I tak však bude záležet na každém intervenčním kardiologovi, jakým způsobem výsledky uplatní v denní praxi.
Budoucnost léčby STE-AMI
Podobně jako dnes bude i v budoucnu intervenční léčba STE-AIM pro svoji rychlost, bezpečnost a efektivitu nedílnou součástí léčby. Časový interval prvních 12 hodin od vzniku příznaků, který je pro akutní reperfuzní léčbu s některými výjimkami vyhrazen, je trvale velmi krátký, ale při dobré organizaci lékařské péče relativně dostatečný. Stále se pracuje na nových typech koronárních stentů, nových molekulách s antiagregačním či antikoagulačním účinkem a také na molekulách zabraňujících následné proliferaci endotelu; využívají se poznatky z genetiky a dalších oborů.
Další zlepšení výsledků péče o pacienty s STE-AIM však vyžaduje několik dalších změn:
- zásah do myšlení pacientů a jejich trvalou edukaci, jakož i zkrácení doby do zavolání lékařské pomoci,
- vytvoření či zlepšení systému zachraňujícího pacienty s maligní arytmií v úvodu,
- zlepšení sekundárně preventivních opatření včetně ovlivnění životosprávy.
Zvláště poslední bod by si ve světle údajů z USA a z evropských registrů Eurospire I-III zaslouží alespoň krátký rozbor. Při porovnání let 1999 a 2005 byl v USA zjištěn pokles počtu osob s nekontrolovanou hypertenzí o 16 %, počet osob se zvýšenou koncentrací cholesterolu se snížil o 19,2 % a kuřáků je méně o 15,4 %, zároveň však bylo pozorováno přetrvávající vysoké zastoupení rizikových faktorů aterosklerózy v populaci, U obezity a diabetu 2. typu byl dokonce zaznamenán vzestupný trend. V případě 9 zemí (včetně ČR), které se zúčastnily všech tří registrů Euroaspire, bylo v průběhu 12 let zaznamenáno významné snížení hladin lipidů, zároveň však byla dokladována některá negativa: podobně špatná kontrola krevního tlaku, stejný počet kuřáků, nárůst obezity s body-mass indexem ≥ 30 kg/m2 u 1/3 pacientů oproti 1/4 v prvním registru a také nárůst výskytu diabetu ze 17 % na 28 %.
Pokud bude tento trend pokračovat, je jen otázkou času, kdy se i přes maximálně účinnou intervenční i obecněji akutní léčbu změní směr dosud příznivých křivek úmrtnosti na infarkt myokardu.
Závěr
Intervenční kardiologie se velmi rozvíjí, ale já si přesto, z pohledu intervenčního kardiologa snad poněkud překvapivě, dovolím závěrem zdůraznit roli prevence, a tedy nutnosti ovlivnit známé rizikové faktory aterosklerózy.
Podpořeno VVZ MŠMT 0021622402.
Zdroje
1. Widimsky P, Groch L, Zelizko M et al. Multicentre randomized trial comparing transport to primary angioplasty vs immediate thrombolysis vs combined strategy for patients with acute myocardial infarction presenting to a community hospital without a catheterization laboratory. The PRAGUE study. Eur Heart J 2000; 21(10): 823-831.
2. Widimsky P, Budesinsky T, Vorac D et al. Long distance transport for primary angioplasty vs immediate thrombolysis in acute myocardial infarction. Final results of the randomized national multicentre trial - PRAGUE-2. Eur Heart J 2003; 24(1): 94-104.
3. Svilaas T, Vlaar PJ, van der Horst IC et al. Thrombus aspiration during primary percutaneous coronary intervention. N Engl J Med 2008; 358(6): 557-567.
4. Laarman GJ, Suttorp MJ, Dirksen MT et al. Paclitaxel-eluting versus uncoated stents in primary percutaneous coronary intervention. N Engl J Med 2006; 55 : 1105-1113.
5. Spaulding C, Henry P, Teiger E et al. TYPHOON Investigators. Sirolimus-eluting versus uncoated stents in acute myocardial infarction. N Engl J Med 2006; 55 : 1093-1104.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie KardiologieČlánek vyšel v časopise
Kardiologická revue – Interní medicína

2008 Číslo Mimořádné
-
Všechny články tohoto čísla
- Katetrizační ablace síňových tachyarytmií: které pacienty indikovat a jak o ně následně pečovat
- Elektromagnetické interference u pacientů s implantáty
- Intervenční kardiologie 2008: historické poznámky, současnost, trendy
- Nefarmakologická léčba AIM - současnost a budoucnost
- Úvod ke speciálnímu vydání Kardiologické revue věnované sympoziu Medtronic Czechia s.r.o. konané v rámci XVI. sjezdu ČKS 2008: Rizika a přínosy nefarmakologických terapií
- BIOPROTÉZA PRO VÝMĚNU SRDEČNÍ CHLOPNĚ: závěry po 10letých zkušenostech s 1 673 nezúženými bioprotézami
- Beating Heart Treatment of Atrial Fibrillation
- Léčba poruchy srdečního rytmu
- Kardiologická revue – Interní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Elektromagnetické interference u pacientů s implantáty
- Katetrizační ablace síňových tachyarytmií: které pacienty indikovat a jak o ně následně pečovat
- Intervenční kardiologie 2008: historické poznámky, současnost, trendy
- Léčba poruchy srdečního rytmu
