SPAF Academy: Významná role přímého inhibitoru trombinu mezi novými perorálními antikoagulancii
Autoři:
Jan Kulhavý
Působiště autorů:
Zdravotnické noviny
jan. kulhavy@ambitmedia. cz
Vyšlo v časopise:
Kardiol Rev Int Med 2013, 15(1): 63-66
Kategorie:
Zajímavosti ze styčných oborů
Sdílení klinických zkušeností s dabigatranemv prevenci CMP u pacientů s fibrilací síní – tak zněl název mezinárodního odborného setkání SPAF Academy (z anglického stroke prevention in atrial fibrilation), které hostila 18. ledna rakouská Vídeň.
Jak ve svém úvodním slově připomněl prof. Kurt Huber z Medizinische Universität Wien, SPAF Academy je mezinárodní iniciativa edukační excelence v problematice prevence cévních mozkových příhod (CMP) u pacientů s fibrilací síní (FS). Vedle národních a regionálních vzdělávacích akcí nabízí naportálu www.spaf-academy.com svým registrovaným členům mj. videosekvence mezinárodně uznávaných autorit v oblasti prevence CMP u pacientů s FS, jejich prezentace z kongresů, výsledky aktuálních studií a analýz, interaktivní kazuistiky či databázi odpovědí na nejčastější otázky z klinické praxe.
Během vídeňského setkání měli lékaři možnost pohlédnout na problematiku prevence CMP u pacientů s FS očima několika odborností, které jsou s danou problematikou spojeny. Kardiologii mezi přednášejícími zastupoval prof. Paul Dorian z University of Toronto, Kanada, a zprostředkovaně i prof. Gregory Y. H. Lip z University of Birmingham, Velká Británie, který se sice semináře nemohl osobně zúčastnit, ale připravil pro něj některé prezentace. Pohledu z perspektivy neurologa se v mezinárodním expertním panelu ujal prof. Hans-Christoph Diener z Universität Duisburg-Essen, SRN, a obor hematologie reprezentoval doc. John W. Eikelboom z Hamilton General Hospital, Kanada.
CMP – nejzávažnější komplikace FS
„Cévní mozková příhoda je nejčastější komplikacífi brilace síní, která je zodpovědná za plnou třetinu všech CMP,“ uvedl ve svém příspěvku prof. Diener. „U pacientů s FS je riziko CMP pětinásobně vyšší oproti běžné populaci. Bez adekvátní prevence by každý rok postihla CMP jednoho z 20 pacientů s FS.“
Prof. Diener dále připomněl, že naprostá většina, až 92 % případů CMP, k nimž dojde v důsledku FS, je ischemických, tedy způsobených obstrukcí krevního řečiště zásobujícího mozek, nejčastěji sraženinou vzniklou v levé síni v důsledku fibrilace.
„Ischemická CMP, k níž dojde v důsledku FS, má obecně závažnější průběh i následky. Důsledkem první ischemické CMP u pacientů s FS je ve 20 % smrt a v 60 % trvalá disabilita. Horší je i prognóza vyjádřená ročním přežitím po CMP – této hranice dosáhne jen třetina pacientů s CMP v důsledku FS oproti dvěma třetinám pacientů s CMP z jiných příčin. Horší je i dlouhodobé přežívání, mj. proto, že ischemická CMP u pacientů s FS je více rekurentní.“
Tradiční antitrombotická léčba užívaná v prevenci CMP u pacientů s FS má své limity. Prof. Diener zrekapituloval, že kyselina acetylsalicylová (aspirin) poskytuje vysoce rizikovým pacientům nedostatečnou ochranu – jen 19 % redukci rizika. Antagonista vitaminu K (warfarin) zase má úzké terapeutické rozpětí, interaguje s řadou léků i potravin, má pomalý nástup účinku i jeho pomalé odeznění a navíc jeho podávání s sebou nese nutnost pravidelného monitoringu srážlivosti. „U pacientů léčených warfarinem je v porovnání s placebem či kyselinou acetylsalicylovou obecně zvýšené riziko vzniku závažných krvácení, např. do gastrointestinálního traktu,“ zdůraznil prof. Diener. „Nejobávanější komplikací tradiční antikoagulační terapie je však intrakraniální krvácení, které je život ohrožující. Kyselina acetylsalicylová zvyšuje jeho riziko o 40 %, warfarin je dokonce zdvojnásobuje a zároveň zvyšuje i pravděpodobnost jeho závažnosti. I to je – spolu s úzkým terapeutickým rozpětím a nutností pravidelného monitoringu koagulace – důvodem nedostatečného podávání warfarinu v klinické praxi. Data ukazují, že adekvátně je léčba podávána jen přibližně polovině pacientů s FS, kteří by z ní mohli profitovat, a např. v rizikové seniorské věkové skupině pacientů starších 85 let se jedná o pouhých 35 %,“ konstatoval prof. Diener.
Většina případů ischemické CMP se tedy vyskytuje u těch pacientů s FS, kteří jsou buď nedostatečně antikoagulováni (29 % připadá na nemocné se špatně kontrolovaným warfarinem, INR < 2), nebo nejsou nasazeni na žádnou antikoagulační léčbu (29 %).
Důvody pro vývoj nové generace perorálních antikoagulancií
Prof. Huber poté v prezentaci připravené prof. Lipem zrekapituloval výsledky studií, které v minulosti proběhly s warfarinem, kyselinou acetylsalicylovou i protidestičkovou terapií a z nichž vyplývá, že u pacientů s FS:
- warfarin oproti placebu snižuje riziko CMP o 64 % (o 67 %, pokud jde o ischemickou CMP), ale zvyšuje riziko krvácení,
- kyselina acetylsalicylová oproti placebu má jen malý účinek v prevenci CMP, riziko se u pacientů snižuje o 19 % (o 21 %, pokud jde o ischemickou CMP),
- warfarin oproti kyselině acetylsalicylové snižuje riziko CMP o 38 %, ale znovu za cenu vyššího rizika krvácení zejména u starších pacientů,
- warfarin oproti kombinaci nízkých dávek warfarinu s kyselinou acetylsalicylovou snižuje riziko CMP a systémového embolizmu o 74 %, ovšem se statisticky významně (p = 0,003) vyšším rizikem krvácení,
- duální protidestičková terapie (clopidogrels kyselinou acetylsalicylovou) oproti samotné kyselině acetysalicylové snižuje riziko CMP o 28 % (o 32 %, pokud jde o ischemickou CMP), opět se statisticky významně (p < 0,001) vyšším rizikem krvácení,
- warfarin oproti duální protidestičkové terapii prokázal superioritu ve snížení rizika CMP o 42 % (o 56 %, pokud jde o ischemickou CMP), to je však také vyváženo vyšším rizikem krvácení.
Ke všem již dříve zmíněným nevýhodám warfarinu přidal prof. Huber další – podle Budnitzovy práce publikované roku 2011 v NEJM se užívání warfarinu podílí na plné třetině všech hospitalizací z důvodu nežádoucích účinků léků (na druhém místě je inzulin s 13,9 % a na třetím protidestičkové léky s 13,3 %), přičemž důvodem 63,3 % hospitalizací pro nežádoucí účinky warfarinu bylo právě krvácení.
„To vše jsou silné argumenty pro vývoj nové generace antikoagulancií, která by splňovala několik základních požadavků. Musejí být v prevenci CMP u pacientů s FS minimálně stejně účinná jako warfarin, s prediktabilním účinkem a širokým terapeutickým rozmezím. Musejí mít nízkou míru výskytu nežádoucích účinků, které pokud se již vyskytnou, budou co nejméně závažné. K dalším požadavkům patří perorální forma podávání, možnost obejít se bez rutinního monitoringu koagulace, nízký potenciál interakcí s ostatními léky či potravinami, rychlý nástup účinku i jeho rychlé odeznění a samozřejmě nákladová efektivita,“ zdůraznil prof. Huber.
Počet molekul, které se snaží těmto požadavkům vyhovět, se v klinické praxi i v různých fázích klinického zkoušení stále rozšiřuje. Podle terapeutického cíle a mechanismu účinku se k dnešnímu dni jedná o:
- přímé inhibitory trombinu – dabigatranetexilát (Pradaxa, Boehringer Ingelheim), AZD0837 (dokončena studie fáze II),
- přímé inhibitory faktoru Xa – apixaban (Eliquis, Bristol Myers Squibb a Pfizer), rivaroxaban (Xarelto, Bayer), edoxaban (probíhá studie fáze III), betrixaban (dokončena studie fáze II).
Na vývoj zareagovala i Evropská kardiologická společnost (ESC), když loni na svém mnichovském výročním kongresu vydala aktualizovaná doporučení pro management prevence CMP u pacientů s FS. „Oproti minulým letům, kdy jsme v doporučeních řešili, jak antikoagulační léčbu poskytnout co největšímu počtu pacientů, se pozornost nyní obrátila k tomu, komu ji naopak podávat nutné není. Aktualizovaná doporučení berou za základ hodnocení podle CHA2DS2Vasc skóre posuzujícího riziko CMP u pacientů s FS podle kriterií založených na přítomnosti městnavého srdečního selhání a hypertenze, dále na věku ≥ 75 let, přítomnosti diabetu, předchozí CMP a cévního onemocnění, dále znovu na věku, tentokrát definovaného v rozpětí 65–74 let, a na pohlaví. Tak například u pacientů s FS mladších 65 let, jejichž skóre je 0, resp. u pacientek, které v takovém případě mají skóre z důvodu svého pohlaví 1, se již díky prokázanému obecně nízkému riziku CMP rutinní antikoagulace nevyžaduje. Při skóre 1 by mělo být podávání perorálních antikoagulancií zváženo a od hodnoty skóre 2 je již v guidelines výslovně doporučeno,“ konstatoval prof. Huber a další zásady obsažené v inovovaných doporučených postupech shrnul takto: „Prevence CMP antagonisty vitaminu K je u pacientů s FS účinná, jen pokud je warfarin dobře kontrolován, tedy pokud je dosaženo alespoň 70 % času v terapeutickém rozpětí INR 2–3. Účinnost prevence CMP u pacientů s FS s využitím kyseliny acetylsalicylové není dostatečná a může pacienty i poškodit, protože riziko krvácení včetně intrakraniálního se významně neliší od rizika spojeného s užíváním antikoagulancií, zejména u nemocných vyššího věku. Protidestičková terapie by v prevenci CMP u pacientů s FS měla být vyhrazena pouze pro ty nemocné, kteří léčbu antikoagulancii odmítají. Nová generace perorálních antikoagulancií – dabigatran, apixaban, rivaroxaban – potvrzuje vyšší účinnost, bezpečnost i komfort v porovnání s warfarinem. Všude tam, kde guidelines ESC doporučují podávání perorálních antikoagulancií, by mělo být primárně zváženo nasazení některého z výše uvedených léků nové generace,“ zdůraznil prof. Huber a připomněl zároveň, že dabigatran v dávce150 mg 2krát denně je jediným lékem z celé skupiny nových perorálně podávaných antikoagulancií, který v porovnání s dobře kontrolovaným warfarinem snižuje riziko jak ischemické, tak hemoragické CMP.

Studie, která se stala klinickou realitou
V další, tentokrát již zcela své vlastní prezentaci, se prof. Huber věnoval unikátní znalostní databázi o dabigatranu získané díky studii RE-LY i na ni navazující pokračující studie RELY-ABLE, která dnes zahrnuje údaje z více než miliónupacientoroků léčby nemocnýchs non-valvulární FS a z níž lze extrapolací odvodit, že dabigatran během doby sledování zabránil více než 40 000 případům CMP.
Globální multicentrická studiefáze III RE-LY (Randomized Evaluation of Long-Term Anticoagulation Therapy) s tzv. PROBE designem (tzn. prospektivní, randomizovaná, otevřená, se zaslepeným hodnocením cílových ukazatelů) zahrnula 18 113 pacientů z více než 900 center 44 zemí. Srovnávala dvě fixní dávky dabigatranu (110 mg a 150 mg, pokaždé dvakrát denně) podávané zaslepeným způsobem otevřeně podávaným, s dobře kontrolovaným warfarinem (INR 2–3; medián TTR 67 %). Pacienti byli v rámci studie sledováni průměrně 2 roky s následnými kontrolami po dobu nejméně 1 roku. Primárním cílem hodnocení byl výskyt CMP (ischemické i hemoragické) nebo systémové embolie. Sekundární cíl zahrnoval úmrtí z jakékoli příčiny, výskyt CMP (včetně hemoragické), systémovou embolii, plicní embolii, akutní infarkt myokardu a úmrtí z cévních příčin (včetně úmrtí způsobeného krvácením). Výsledkem byly:
- superiorita dabigatranu 150 mg 2krát denně vůči dobře kontrolovanému warfarinu v prevenci CMP a systémového embolismu – statisticky významné snížení rizika u pacientů s FS o 35 % (pro hemoragickou CMP o 74 % a pro ischemickou CMP o 25 %),
- non-inferiota dabigatranu 110 mg 2krát denně vůči dobře kontrolovanému warfarinu, pokud jde o prevenci CMP a systémového embolizmu,
- při podávání dabigatranu 150 mg 2krát denně signifikantní snížení rizika intrakraniálního krvácení o 59 %, celkového rizika krvácení o 9 % a krvácení život ohrožujícího o 20 % oproti dobře kontrolovanému warfarinu,
- při podávání dabigatranu 110 mg 2krát denně statisticky významné snížení rizika krvácení celkového o 22 %, závažného o 20 %, život ohrožujícího o 33 % a intrakraniálního o 70 % oproti dobře kontrolované muwarfarinu.
Jak již bylo řečeno, dabigatran ze skupiny nové generace perorálních antikoagulancií disponuje dlouhodobými účinnostními a bezpečnostními daty, a to díky pokračovací studii RELY-ABLE sledující pacienty zestudie RE-LY, kterým byl po jejím ukončení dále zaslepeně podáván dabigatran. Ke sledování a analýzám jsou tak k dispozici jak data za 2,3 roku trvání RELY-ABLE, tak za 4,3 roku společného trvání studií RE-LY a RELY-ABLE.
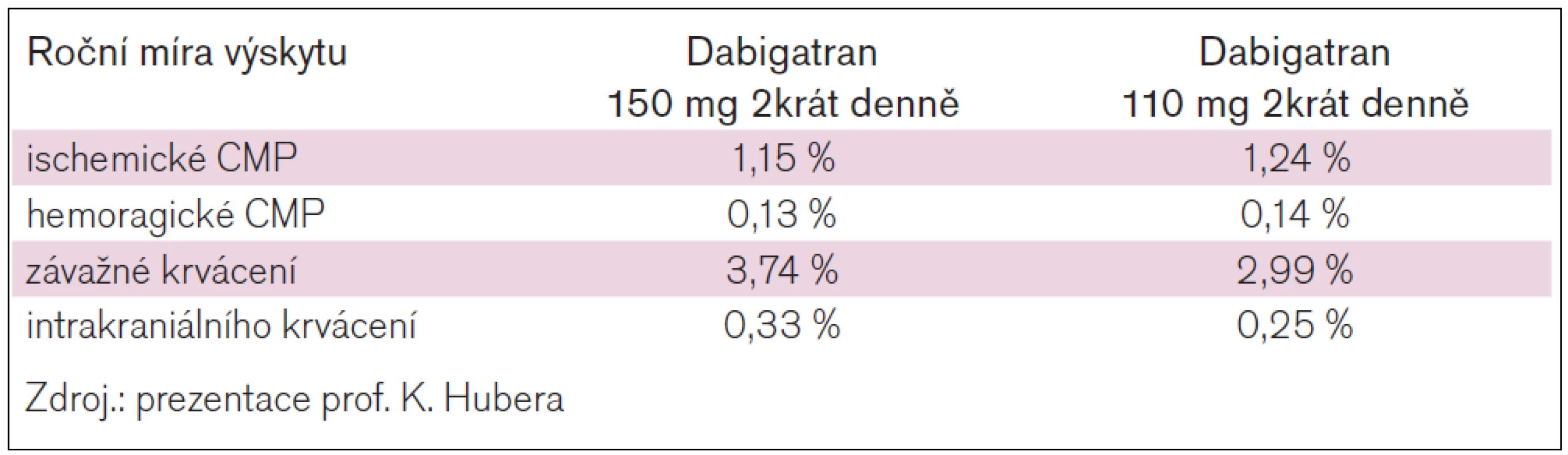
Výsledky, které byly poprvé prezentovány loni v listopadu na výročním zasedání American Heart Assciation v Los Angeles, odrážejí podle prof. Hubera klinickou realitu a jsou vysoce konzistentní s původními zjištění studie RE-LY. „Obě dávky dabigatranu 150 mg i 110 mg byly spojeny pouze s nízkou mírou výskytu hemoragických CMP, dávka 150 mg byla obecně účinnější v prevenci ischemické CMP a měla o něco vyšší riziko krvácení než dávka 110 mg. Mortalita byla srovnatelná v obou skupinách pacientů,“ konstatoval prof. Huber (pro více informací viz tab. 1). Zdůraznil také, že tyto výsledky potvrzují význam prostoru, který se lékařům v praxi otevírá pro jejich klinickou rozvahu. Podávání dabigatranu je možné, ba přímo žádoucí „šít na míru“ konkrétnímu pacientovi se zvážením jak jeho individuálních potřeb, tak rizik. „Vždy je primárním cílem antikoagulační léčby u pacientů s FS co nejúčinněji zabránit ischemické CMP, a proto, nebrání-li tomu jiné okolnosti, je vhodné volit dabigatran v dávce150 mg dvakrát denně, který významně snížil výskyt těchto příhod ve srovnán s warfarinem. Pokud máme před sebou staršího nemocného, pak bude s ohledem na riziko krvácení vhodnější dávka 110 mg, ale znovu zdůrazňuji – úvaha nad každým konkrétním pacientem bude vždy individuální,“ připomněl prof. Huber.
Dlouhodobá data potvrzují bezpečnost
Novinkou pro většinu přítomných na vídeňském setkání SPAF Academy byla dataz post hoc analýzy porovnávající zvládání krvácivých komplikací a následky po těchto závažných příhodách v souvislosti s podáváním dabigatranu a warfarinu jak v samotné studii RE-LY, tak souhrnně v pěti klinických studiích fáze III s dabigatranem v indikacích prevence CMP u pacientů s nevalvulární FS a také akutní léčby a sekundární prevence žilní tromboembolické nemoci (studie RE-LY, RE-COVER, RE-COVER II, RE-MEDY a RE-SONATE). Tyto studie trvaly 6 až 36 měsíců a bylo do nich zařazeno 26 757 pacientů. „Pacienti užívající dabigatran byli obecně rizikovější ve srovnání s pacienty léčenými warfarinem – byli starší, měli nižší clearance kreatininu, tedy zhoršenou funkci ledvin, a častěji užívali léky s kyselinou acetylsalicylovou či nesteroidní antirevmatika,“ připomněl prof. Huber.

Analýza závažných krvácení s fatálními následky ve studii RE-LY prokázala významně nižší mortalitu u pacientů léčených dabigatranem oproti pacientům s warfarinem (relativní riziko 0,56 pro dabigatran 150 mg a 110 mg ve srovnání s warfarinem, p = 0,009). Navíc u pacientů léčených dabigatranem byla ve studii RE-LY zaznamenána významně kratší průměrná délka pobytu na JIP a koronární JIP oproti nemocným s warfarinem (1,6 vs 2,7 noci, p = 0,01).
V souhrnné analýze pěti klinických studií fáze III, do kterých byli zařazeni pacienti sFS i VTE, se prokázal jasný trend, byť nebylo dosaženo statistické významnosti, k nižší úmrtnosti v rozmezí 30 dnů od prvního významného krvácení ve prospěch dabigatranu oproti warfarinu.
Tématem bezpečnosti navázal i doc. Eikelboom. Připomněl, že příznivý poměr přínosů a rizik léčby dabigatranem potvrzují i bezpečnostní hodnocení regulačních autorit, včetně Evropské lékové agentury (EMA) a amerického Úřadu pro kontrolu potravin a léčiv (FDA). Aktuální výsledky pilotního hodnocení Mini-Sentinel, které je součástí projektu FDA nazvaného Sentinel Initiative a eviduje případy gastrointestinálního či intrakraniálního krvácení na základě elektronických zdravotních záznamů od více než 40 miliónů léčených pacientů, ukazují, že výskyt krvácivých příhod v souvislosti s nově podávaným dabigatranem není vyšší než u warfarinu. Naopak, u intrakraniálního krvácení a krvácení do zažívacího traktu byla kombinovaná míra výskytu za 100 000 dní rizika 1,8 až 2,6 krát vyšší u pacientů nově léčených warfarinem oproti nemocným léčených dabigatranem.

Účastníci setkání, s nimiž měla redakce možnost hovořit, se závěrem shodli, že vídeňská akce SPAF Academy na evropské úrovni významně přispěla k dalšímu vzdělávání odborníků v jedné z nejaktuálnějších oblastí farmakologické léčby – zavádění nových perorálních antikoagulancií pro prevenci CMP u pacientů s FS do běžné klinické praxe.
Vyšlo ve Zdravotnických novinách č. 3–4/2013, příloze Kongresový list.
Jan Kulhavý
Zdravotnické noviny
jan.kulhavy@ambitmedia.cz
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie KardiologieČlánek vyšel v časopise
Kardiologická revue – Interní medicína

2013 Číslo 1
Nejčtenější v tomto čísle
- Nejdůležitější metody v diagnostice akutní cévní mozkové příhody
- Terapie akutní ischemické cévní mozkové příhody
- Primární a sekundární prevence ischemických cévních mozkových příhod
- Arytmie a cévní mozková příhoda
